【案例描述】
胡女士,自述于7月下旬开始无明显诱因出现颈部瘙痒,伴灼热感,未予重视。随后局部皮肤逐渐出现散在红斑、针尖至米粒大小丘疹,搔抓后形成水疱及糜烂面,渗出黄色液体。
症状呈反复发作趋势,影响睡眠及日常生活。
就诊皮肤科后,经追问病史,患者回忆6月底在某直播间购买一条“925银”合金项链(价格199元)。因其款式新颖、精致小巧,成为胡女士夏日最爱,洗澡、睡觉都没摘过。最终被诊断为接触性皮炎,罪魁祸首是她佩戴的项链。
医生解释,胡女士佩戴的合金首饰可能含有镍、钴、铬等重金属,这些是接触性皮炎(CD)最常见的过敏原。
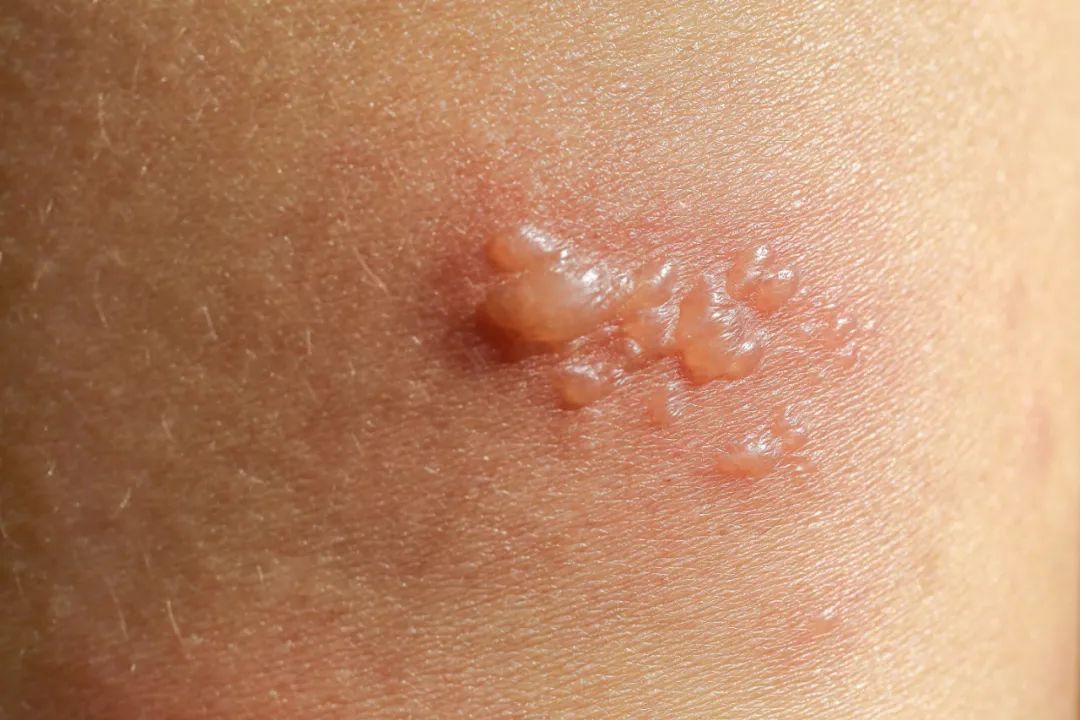
什么是接触性皮炎?
CD是一种由于接触到某种物质而引起的皮肤炎症,轻者局部红肿伴痒,严重者还可能出现糜烂、渗出甚至出现全身皮疹。主要包括两种类型:刺激性接触性皮炎(ICD)和过敏性接触性皮炎(ACD)。
ICD:皮肤某次或反复接触特定刺激物后出现的直接的、非特异性的皮肤损伤。
①临床表现:反应较轻者表现为红斑、丘疹,反应较重者表现为红肿、水疱、大疱,破溃后可出现糜烂等。按照病程的长短,可分为急性期、亚急性期、慢性期。典型表现为暗红色斑片或斑块伴脱屑、苔藓样病变等。
②诊断:
明确的接触史;
皮疹的范围与接触物的接触范围大体一致,界限相对清楚;
急性期主要表现为不同程度的海绵水肿,表皮内水疱或大疱形成,角质形成细胞坏死,以淋巴细胞为主的炎症细胞浸润。慢性期的特征为角化过度、棘层肥厚。
③治疗:首先寻找病因、脱离或避免接触物;急性期无渗液时可选用炉甘石洗剂,有少量渗液可外用氧化锌油,有明显渗液时可用3% 硼酸溶液冷湿敷。
外用药物治疗:外用糖皮质激素,亚急性期无渗液时可外用糖皮质激素霜剂,有少量渗液时可外用糖皮质激素糊剂,慢性期可外用糖皮质激素软膏;外用抗生素有感染时应用,如莫匹罗星软膏。
口服药物治疗:抗组胺药如氯雷他定,可以缓解瘙痒;如有细菌感染时,可用抗生素;糖皮质激素能使症状迅速减轻,尤其适用于严重的急性患者,常用药物有泼尼松;免疫抑制剂:通过抑制免疫系统来减轻炎症。
ACD:皮肤对外源性接触性抗原(过敏原)的免疫炎症反应,被认为是4型(迟发型)超敏反应。
①临床表现:急性ACD临床上主要表现为红斑、丘疹性皮损,严重病例可出现水疱、大疱。慢性ACD常发生于反复多次或者持续暴露于过敏原的情况下,临床上主要表现为皮肤干燥肥厚、苔藓样变、皲裂。
②诊断:
病变通常局限于暴露于变应原的局部区域,严重病例也可扩展至全身。由于最常与外界环境接触,手部、面部、眼睑是最常见的受累部位。
变应原接触史
斑贴试验是诊断ACD的金标准
接触性皮炎病因广泛
CD在人群中的患病率为1.7%~6.3%,多见于女性和老年人。职业暴露是最常见的患病风险,80%的职业性皮炎是ICD。另外,过敏体质的人似乎更易发生接触性皮炎。
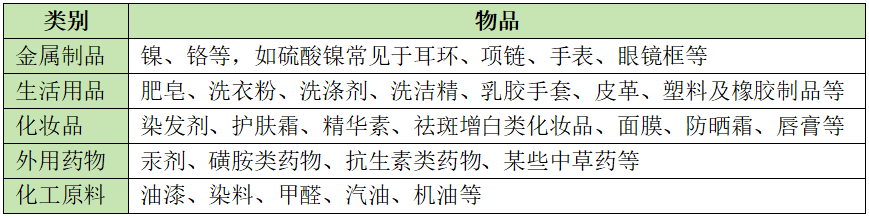
易引起接触皮炎的化学性物质分类
接触性皮炎≠湿疹
面对身上突然出现的红斑、小丘疹,很多人会直接认定成湿疹,但即使长得十分类似,如果错把接触性皮炎误当做湿疹治疗,可能适得其反,影响诊断,甚至加重病情。
临床上误诊的病例非常多,因为接触性皮炎比较复杂。借此,首都医科大学附属北京友谊医院李邻峰教授关于接触性皮炎与湿疹的鉴别与诊疗异同做了如下解说:
接触性皮炎和湿疹的鉴别主要是看皮损边界。接触性皮炎的发生与所接触的致病物质有关,一般来说都有清楚的边界,比如化妆品涂在脸上的区域、贴膏药的部位,都会形成明显边界。湿疹没有清晰的边界,一般都是对称发作。比如看见一个方的皮损,或者一个特别圆的皮损,或者一个形状不规则的皮损,应首先考虑接触性皮炎;皮损对称、边界不清楚,没有接触史,就应首先考虑湿疹。
从对症处理的角度来说,接触性皮炎与湿疹两者的治疗没什么区别,其主要差异集中在病因方面。目前针对ICD与ACD这两种疾病的对症治疗,临床处理策略是相同的。随着生物制剂及靶向治疗药物的出现,将来用于这两种病的治疗方法可能更具有针对性。
胡女士的经历,无疑为我们敲响了预防的警钟,谁也不会想到接触性皮炎竟因一条项链引起。在日常生活中,我们应当提高对接触性皮炎等类似常见病的认识,选择材质安全、无过敏原的首饰及生活用品,避免长时间直接接触可能引发过敏的物质。同时,保持良好的个人卫生习惯,定期清洁皮肤及所佩戴的饰品,减少细菌和污垢的积聚。
对于过敏体质的人群,更应谨慎远离各种过敏原,必要时可进行过敏原检测,以做到早预防、早发现、早治疗。
来源: 康迅网


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 康迅网
康迅网 
