“HPV感染就是X导致的”、“感染HPV,是她私生活混乱”……类似的话,可能不少人都看到过。之前满舒克事件上热搜,我翻了翻评论,也看到了不少这类发言。HPV感染真的只有X传播吗?
当然不是!在我们这片对x讳莫如深的土地上,这样的误解会让大家低估被HPV感染的可能性,还可能会导致部分患者被无端造谣乃至羞辱,所以非常有必要让大家正确认识到HPV感染的多种途径!

今天就从什么是HPV开始,来和大家聊聊HPV的感染途径。
01,什么是HPV?
到底什么是HPV?HPV是human papilloma virus的缩写,也就是人乳头瘤病毒,是一种易感染人体表皮和黏膜鳞状上皮的病毒 [1]。
这种病毒有个特点就是嗜上皮性,顾名思义就是喜欢感染上皮组织,比如我们的皮肤和黏膜的上皮细胞 [2]。
相信看到这一点,你就会意识到,HPV不会只有x传播这一种渠道。毕竟上皮组织可不只是x器官有,身体的其他器官也都有啊。
事实上,HPV能感染的部位包括口腔、咽喉、阴茎皮肤、外阴、肛门、阴道、宫颈和直肠 [1] [2] 。
02,感染HPV的途径有哪些?
而HPV的感染途径有好几种,包括:
性交传播 [1] : 最主要的传播途径。同性或异性性行为中的黏膜接触均可造成感染。
母婴传播 [1] : 常见于生殖道感染HPV的母亲在分娩过程中传播给新生儿。
皮肤粘膜接触 [1] :除子宫颈外,HPV也可感染身体其他部位:口腔、咽喉、皮肤和肛门等,可能诱发相应的肿瘤。手接触了HPV污染的物品后,在如厕、沐浴时可能将病毒带入生殖器官,或者是生殖器官接触到带有HPV污染的浴巾、内衣等也有可能被感染 [3] 。

所以HPV污染过的浴巾、内衣、公共场所、公共浴室、泳池、门把手等清洁消毒不到位也有可能感染HPV [4] 。

所以,哪怕没有过x生活也有可能感染HPV!很多人只知道x行为传播,就忽略了其他传播途径感染的可能性,就把HPV感染跟x生活挂钩,这就不对。还有很多人误以为HPV感染就代表x生活混乱,如果自己x伴侣只有一个,就不会感染。但哪怕即使只与一个人发生过x关系的x活跃人群,也可能感染HPV [5] 。
HPV感染几乎没有症状,许多人并不知道自己感染HPV,也不知道自己可以将病毒传染给其他人 [6] ;人们可能在与HPV感染者发生x关系数年后出现症状,这让人们难以确定最初感染病毒的时间 [5]。所以同一个x伴侣也是有可能感染HPV的!
那是不是做好了安全防护措施,在每次发生x行为时使用套套就能完全避免HPV感染呢?其实也不是的。正确使用套套可降低感染HPV的机率,但HPV可能感染套套未覆盖的部位,所以在皮肤上存活的HPV仍能继续传染,因此套套无法提供避免感染 HPV 的完全保护 [7] 。
03,HPV的有哪些种类?
由上可知,HPV感染离我们其实比想象中近很多!不过HPV感染后大多可被免疫机制自行清除,多数HPV感染是一过性且无临床症状的,但某些型别HPV持续感染可导致癌前病变,从HPV感染发展到宫颈癌的时间各有不同,通常HPV持续感染经过10-20年的自然演化发展为宫颈癌 [1] [9] 。而几乎所有的宫颈癌(99.7%) 都与HPV感染有关 [2] [8] 。
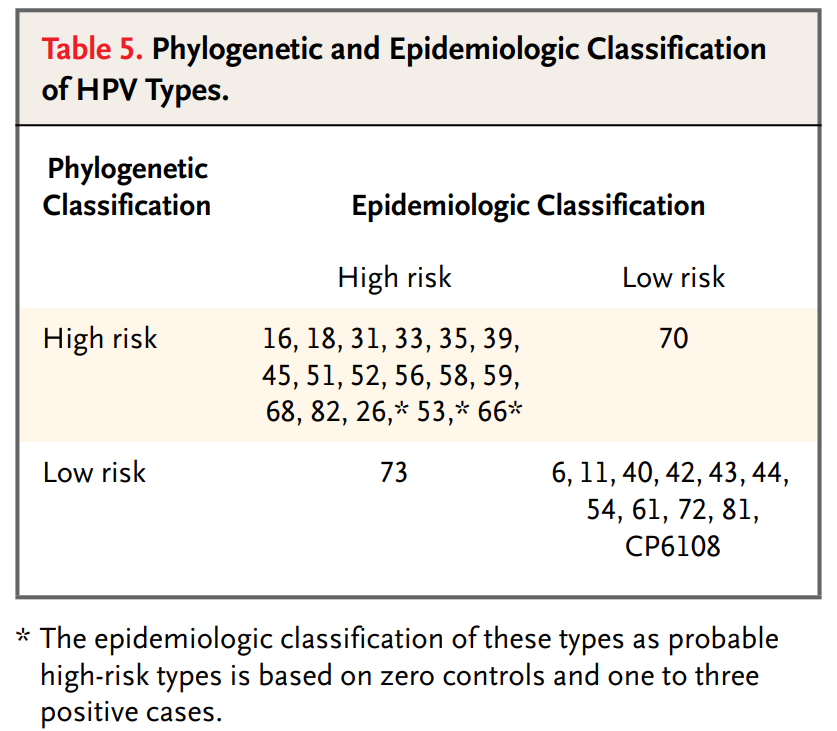
不过,HPV不是只有一种类型,HPV已被发现有两百多种型别 [1] 。所以我们会经常看到HPV+数字这种,其实就是指不同的HPV型别。并不是每一种HPV型别都很危险,研究人员根据致癌性的不同将其分成了高危型和低危型两大类型 [1] 。
像HPV16/18/52/58等和癌症高度相关,因此属于高危型,而HPV6之类的因为很少见发展成为癌,所以被称为低危型 [10] 。
对于我们来说,值得特别关注的是高危型HPV,因为它和癌症息息相关,特别典型的就是宫颈癌。2023年ICO/IARC中国HPV和相关疾病报告显示 [11] :中国女性约98%的宫颈癌由高危型HPV导致。
一项2019年纳入198项研究的中国系统性综述显示:中国25-45岁普通女性人群中,高危型HPV感染率达19.9%。这意味着,平均每5个25-45岁普通女性人群中,就可能有1人感染高危型HPV [13,a] 。(普通女性人群包括有症状门诊或健康体检的女性) 同时,有研究表明,人们在性行为开始后通常很快就会发生高危型HPV感染 [1] 。这便说明,有性生活后女性常处于HPV感染的高暴露风险。
04,关于高危型HPV
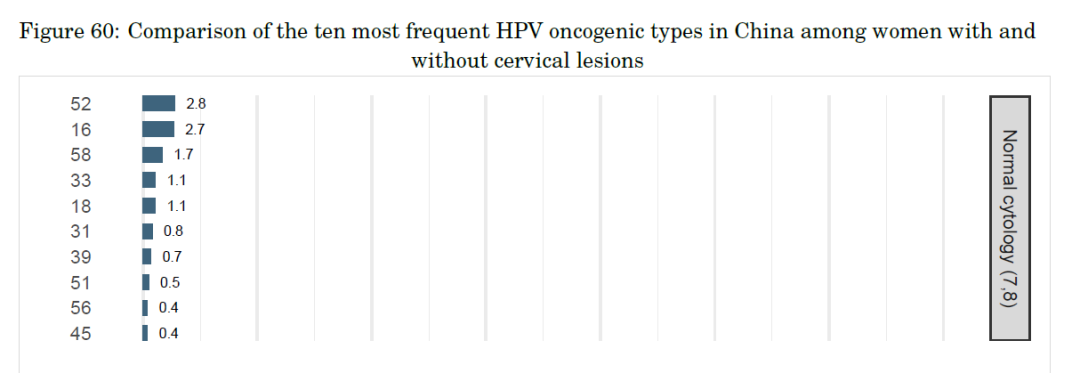
不过,同样是高危型HPV,在人群中的分布却并不相同,比如我国女性易感染的HPV高危型和国外就不大一样。根据2023 年ICO/IARC 全球及中国HPV 相关疾病报告显示,中国子宫颈细胞学正常女性中⾼危型HPV感染前三位分别为HPV52/16/58,⽽且相比于全球,中国子宫颈细胞学正常女性HPV52/58的感染率(4.5%)是全球(2.5%)的近2倍 [11] [12] 。
中国子宫颈细胞学正常女性中十种最常见的致癌类型HPV的比较[11]
世界子宫颈细胞学正常女性中十种最常见的致癌类型HPV的比较[12]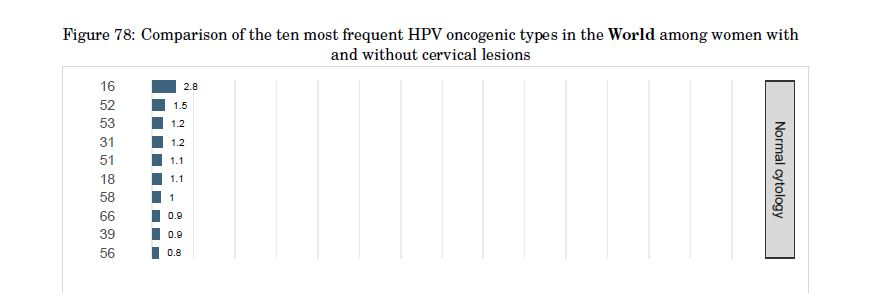
近年来,宫颈癌发病率呈现上升趋势,宫颈癌发病年龄呈现年轻化趋势 [14] 。一项关于宫颈癌流行病学的研究显示,诊断为宫颈癌的最小年龄可仅为17岁 [15,b] 。2023年ICO/IARC全球及中国HPV和相关疾病报告指出,2020年中国宫颈癌新发病例约11万,宫颈癌死亡病例约6万,相当于中国每天约有300名女性确诊宫颈癌,每小时约7名女性死于宫颈癌 [11] 。这不得不让我们警惕宫颈癌的危害。
05,如何预防宫颈癌呢?
那么如何预防宫颈癌呢?相信经过这几年,大家对于免疫学的认知已经极大的提高了,因此可以脱口而出“疫苗”。没错,对于一种广泛存在且容易感染的病毒,疫苗是一种非常好的策略。通过疫苗接种可以很好地增强保护力,降低HPV感染的风险。
HPV疫苗的上市使宫颈癌成为目前唯一可早期预防并有望彻底根除的癌症 [16] 。2023年中国《子宫颈癌综合防控指南(第2版)》提出了三级预防策略[14] ,其中,接种HPV疫苗就是第一步。
宫颈癌预防三级策略

那么到底何时需要打HPV疫苗呢?已经有过性生活,大年龄女性是不是就不需要了?其实并不见得。一项中国多中心、基于人群的研究显示 [17,c] :中国女性HPV感染率按年龄呈“双峰” 分布:第一个高峰在“17-24岁”,第二个高峰在“40-44岁”。

HPV疫苗并不是只对从未感染过HPV的女性有效,因为疫苗是多价的,即使感染了一个HPV型别,疫苗还可以预防该疫苗覆盖的其他HPV型别感染导致的病变[18] 。中华预防医学会妇女保健分会的《子宫颈癌综合防控指南(第2版)》中表示:“在未发生性生活的女性中接种HPV疫苗,将获得最佳预防效果;但对于已发生性行为的女性,研究实验表明接种HPV疫苗也有很好的保护作用[3] 。”
那小女孩可以接种吗?适龄女孩在首次性行为前接种HPV疫苗可以有更好的预防效果 [19][20]:在性生活开始之前,感染HPV的几率较低,而HPV疫苗对未感染人群的保护效率更好,因此在感染前接种可以更有效地预防[19][20] 。年龄小容易激发更好的免疫反应,帮助青少年女性获得更好的保护[21-25] 。所以,WHO建议,9-14岁未发生性行为的女孩应该作为首要接种对象[26] 。
无论是什么年龄,我们都很有必要提前预防HPV感染,毕竟健康才是第一位,守护自己的宫颈健康,让自己和家人更安心,更有底气解锁未来生活的无限可能性!
参考文献:
1、中华预防医学会疫苗与免疫分会.子宫颈癌等人乳头瘤病毒相关疾病免疫预防专家共识[J]. 中华预防医学杂志,2019,53(8):761-803.
2、乔友林. 中国妇女人乳头瘤病毒感染和子宫颈癌的流行病学研究现状及其疫苗预防前景[J]. 中华流行病学杂志,2007,28(10):937-940.
3、王临虹,赵更力.子宫颈癌综合防控指南(第1版)[M].北京:人民卫生出版社.2017.8
4、健康杭州.http://www.hangzhou.gov.cn/art/2022/3/1/art_1228974667_59050840.html.
5、CDC. Genital HPV Infection – Basic Fact Sheet. https://www.cdc.gov/std/hpv/stdfact-hpv.htm#print.
6、Human Papillomavirus: A Hidden Epidemic in the United States. https://www.prb.org/resources/human-papillomavirus-a-hidden-epidemic-in-the-united-states/.
7、CDC Fact Sheet_Genital HPV Infection: https://www.cdc.gov/std/hpv/hpv-Fs-July-2017.pdf.
8、Walboomers JM, Jacobs MV, Manos MM, Bosch FX, Kummer JA, Shah KV, Snijders PJ, Peto J, Meijer CJ, Muñoz N. Human papillomavirus is a necessary cause of invasive cervical cancer worldwide. J Pathol. 1999 Sep;189(1):12-9.
9、Gravitt PE. The known unknowns of HPV natural history. J Clin Invest. 2011 Dec;121(12):4593-9. doi: 10.1172/JCI57149. Epub 2011 Dec 1.
10、Muñoz, Nubia, et al. "Epidemiologic classification of human papillomavirus types associated with cervical cancer." New England journal of medicine 348.6 (2003): 518-527.
11、Bruni L,et al.ICO/IARC Information Centre on HPV and Cancer (HPV Information Centre). Human Papillomavirus and Related Diseases in China.Summary Report 10 March 2023.
12、Bruni L, et al. ICO/IARC Information Centre on HPV and Cancer (HPV Information Centre). Human Papillomavirus and Related Diseases in the World. Summary Report 10 March 2023.
13、Li K, Li Q, Song L, Wang D, Yin R. The distribution and prevalence of human papillomavirus in women in mainland . Cancer. 2019 Apr 1;125(7):1030-1037.
a、研究设计:一项纳入198项研究的中国系统性综述,检索采用PubMed、Web of Science、Medline(Ovid)、知网和万方数据库,对2000年1月至2018年6月发表的中国大陆女性高危人乳头状瘤病毒流行病学研究进行了系统综述,纳入3177,080例普通女性人群(有症状门诊或健康体检的女性)、85,743例宫颈病变女性(其中宫颈癌女性24,925例),以评估中国大陆女性高危型HPV感染的流行病学。
研究结果:中国大陆普通女性人群高危型HPV总体感染率为19.0%(95%CI,17.1%-20.9%),感染率最高的前5个亚型分别是16、52、58、53和18。有症状门诊患者中感染率为25.7%(95%CI,22.2%-29.2%),体检或常规宫颈癌筛查的健康女性感染率为12.9%(95%CI,11.7%-14.1%)。<25岁、25-45岁、>45岁普通女性人群的高危型HPV感染率分别为24.3%(95%CI,19.0%-29.6%)、19.9%(95%CI,16.4%-23.4%)、21.4%(95%CI,17.3%-25.5%)。
14、中华预防医学会妇女保健分会.子宫颈癌综合防控指南(第2版)[M].北京:人民卫生出版社.2023
15、章静菲,王 彤,武明辉等.北京市1399例宫颈癌的流行现状及临床特点.中华医学杂志.2011;91(43):3058-3061.
b.研究设计:采用分层整群抽样方法,抽取北京市三级专科医院2所,综合三级医院10所,郊区二级医院10所, 对1990至2009年共1399份宫颈浸润痛病历做回顾性调查,并将年份按5年分为4组,对各组临床特点进行统计分析。研究结果:(1)近20年来宫颈癌的新发病例数呈增高趋势.(2)年龄:17—88岁,平均年龄由58.2岁逐年降至46.0岁,差异有统计学意义(P<0.01);分期:Ⅰ期772例 (57.1%),Ⅱ期380例(28.1%),Ⅲ期182例(13.5%),Ⅳ期18例(1.3%),Ⅰ期和Ⅱ期的比例由69.6%(16/23)逐年升高至89.4%(530/856)。病理:鳞癌1135例(83.1%),腺癌182例(13.3%),20年来病理类型无明显改变,鳞癌仍为主要类型 (P>0.05)。
16、王盼盼,刘磊,朱莉. 人乳头瘤病毒疫苗及疫苗时代下的宫颈癌筛查的研究进展[J]. 中国医师进修杂志,2019,42(4):369-372.
17、Wu EQ,et al. Prevalence of type-specific human papillomavirus and pap results in Chinese women: a multi-center, population-based cross-sectional study. Cancer Causes Control. 2013 Apr;24(4):795-803.
c.研究设计:一项中国2006-2007年进行的多中心、基于人群的研究. 收集5个地区4215例17-54岁女性宫颈脱落细胞的HPV检测数据,旨在评估中国性活跃期女性中HPV感染的疾病负担。研究结果:HPV患病率为 14.3%。最常见的类型是 HPV16 (2.9%)、HPV52 (1.7%)、HPV58 (1.5%)、HPV33 (1%) 和 HPV18 (0.8%)。
18、魏丽惠,乔友林.预防子宫颈癌百问百答[M].北京:人民卫生出版社.2018
19、Human papillomavirus vaccines: WHO position paper, October 2014. Wkly Epidemiol Rec. 2014 Oct 24;89(43):465-91. English, French. PMID: 25346960.
20、Schiller JT, Castellsagué X, Garland SM. A review of clinical trials of human papillomavirus prophylactic vaccines. Vaccine. 2012 Nov 20;30 Suppl 5(0 5):F123-38.
21、中华医学会妇科肿瘤学分会,中国优生科学协会阴道镜和宫颈病理学分会,马丁,等. 人乳头瘤病毒疫苗临床应用中国专家共识[J]. 协和医学杂志,2021,12(2):189-201.
22、Zhu F, Li J, Hu Y, et al. Immunogenicity and safety of the HPV-16/18 AS04-adjuvanted vaccine in healthy Chinese girls and women aged 9 to 45 years. Hum Vaccin Immunother. 2014;10(7):1795-1806. doi:10.4161/hv.28702
23、Li R, Li Y, Radley D, et al. Safety and immunogenicity of a vaccine targeting human papillomavirus types 6, 11, 16 and 18: a randomized, double-blind, placebo-controlled trial in Chinese males and females. Vaccine. 2012;30(28):4284-4291.
24、Hu YM,Guo M,Li CG,et al.Immunogenicity nonin -feriority study of 2 doses and 3doses of an Escherichia coliproduced HPV bivalent vaccine in girls vs.3 doses in youngwomen[J].Sci China Life Sci,2020,63:582-591
25、Lei JY,Ploner A,Elstrom KM,et al.PV Vaccination and the Risk of Invasive CervicalCancer [J]. N Engl J Med,2020,383:1340-1348
26、Human papillomavirus vaccines: WHO position paper, December, 2022 : https://www.who.int/publications/i/item/who-wer9750-645-672.
来源: 李雷


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 李雷
李雷 
