王阿姨捂着半边脸,愁眉苦脸地又一次坐到牙科椅上:“大夫,我左边这几颗牙疼得钻心啊,像被电打一样!都拔了两颗了,怎么还疼啊?”牙医仔细检查后,却皱起了眉头:“阿姨,您的牙齿很健康,这疼...恐怕不是牙的问题。”
这并非个例。许多人像王阿姨一样,饱受着剧烈“牙痛”的折磨,辗转于口腔科,甚至拔掉了原本健康的牙齿,疼痛却依然如影随形。这背后真正的“元凶”,很可能就是被称为“天下第一痛”的“三叉神经痛”!
三叉神经痛:藏在牙痛面具下的“电击恶魔”
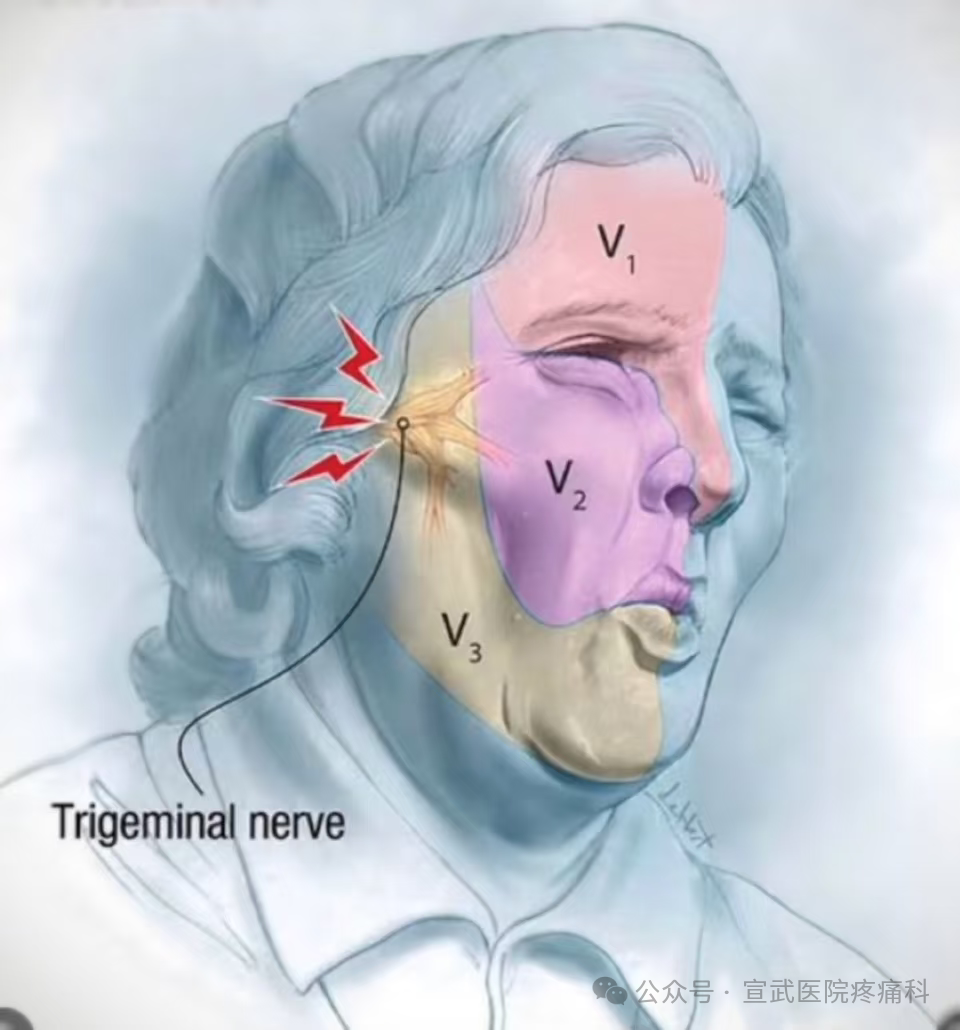
想象一下,你脸上有一条负责传递感觉的“高压线”——三叉神经。它有三个主要分支,分别管理着额头、脸颊和下巴(包括牙齿、牙龈)的感觉。当这条“高压线”出了问题(最常见的是被附近的小血管压迫),就会产生异常的“短路放电”。
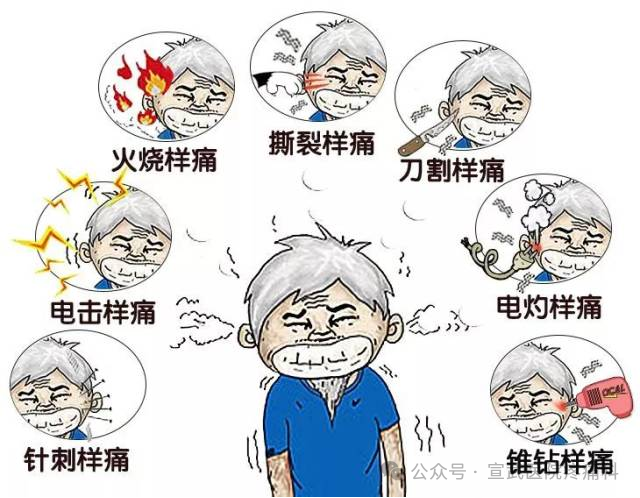
这种“短路”带来的疼痛堪称极致:
“闪电突袭”:毫无预兆,突然发作,像刀割、电击、针刺,剧烈程度让人瞬间崩溃。
“一触即发”:洗脸、刷牙、吃饭、说话,甚至微风拂面都可能成为“扳机点”,引爆剧痛。
“时间短暂但频繁”每次发作持续几秒到几分钟,但可能在短时间内反复发作,让人痛不欲生。
“位置明确”:通常只影响单侧面部,沿着三叉神经分支走行,最常见于下颌支(表现为下牙痛)和上颌支(表现为上牙痛)。
“真牙痛” vs “假牙痛(三叉神经痛)”:关键区别
别让“伪装者”骗了你!学会识别它们的区别至关重要:
|| ||
为什么误诊危害大?
“白挨刀,白花钱”:像王阿姨一样,拔掉健康的牙齿,不仅身体受苦,钱包也遭殃,疼痛却依然存在。
“延误治疗”:真正的病因(三叉神经受压)得不到及时处理,疼痛持续折磨,严重影响生活质量和心理健康。
“加重病情”:长期拖延可能导致神经损伤加重,治疗难度增加。
揪出“真凶”:如何诊断?
如果您的“牙痛”符合三叉神经痛的特点,尤其是拔牙后依然剧痛,务必“及时转向疼痛科”就诊!医生通常会:
1.详细询问病史:了解疼痛性质、部位、诱发因素等。
2.仔细体格检查:检查面部感觉,寻找“扳机点”。
3.影像学检查(关键!):头颅MRI(尤其是3D-TOF序列)是金标准,能清晰显示三叉神经是否被血管压迫,排除肿瘤等其他少见原因。
告别“天下第一痛”:有效治疗方法
确诊后,别绝望!宣武医院有成熟的阶梯治疗方案:
药物治疗(首选):
卡马西平、奥卡西平:一线药物,对大部分患者有效。
注意:需在医生指导下服用,定期监测血药浓度和副作用(如头晕、皮疹、白细胞减少等)。
微创介入治疗(主流):
1、球囊压迫术:将球囊导管置入三叉神经半月节处,充盈球囊压迫神经节,神经纤维缺血坏死,阻断疼痛传导。止痛效果确切,疗效维持时间长。该术式是目前比较主流的治疗三叉神经痛的微创术式,我科目前主要采用该方法,我们的特色是手术全程在局麻下进行,有很多优点。第一,避免全麻带来的相关风险,手术过程病人生命体征比较平稳,术后也可以免去麻醉苏醒的过程。第二,神经定位更精准,术中患者可以把自己的反应反馈给术者,便于术者及时调整手术流程。第三,精准控制压迫的程度,球囊压迫术对于压迫时间的长短要求比较高,压迫时间短疗效无法保证,压迫时间长又会导致严重的并发症,如面部感觉迟钝、咀嚼肌无力等,而局麻下可以不停的测试患者面部感觉的变化情况,精准做到既能控制疼痛症状,又可避免严重并发症。第四,手术过程快,我们科目前医生普遍可以在20分钟内完成从消毒到覆盖伤口整个手术过程。
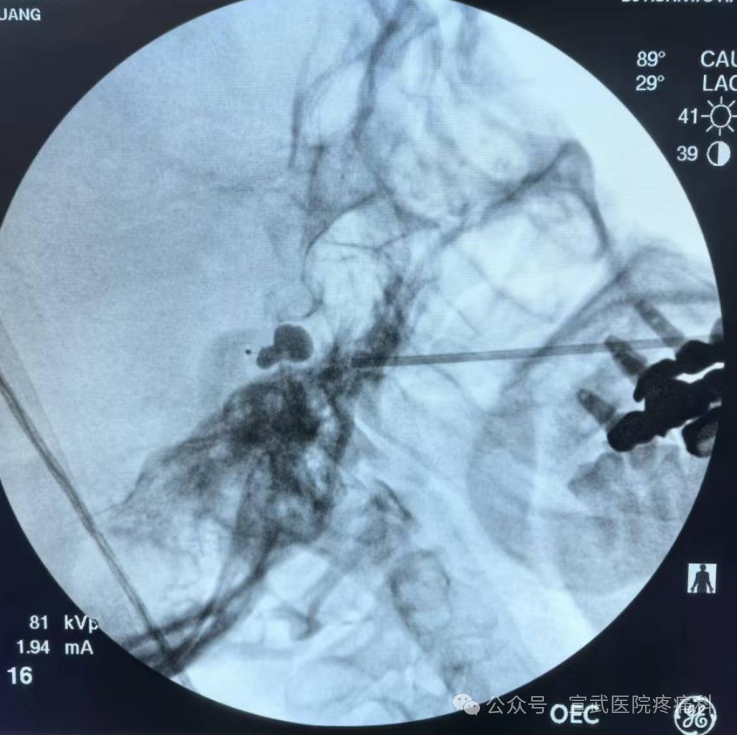
2、射频热凝毁损术:通过射频电流产生热量,破坏神经组织,使神经传导功能障碍,达到止痛目的。精准毁损病变神经分支,但可能出现一段时间的面部麻木。该术式成功率较高,但有一定的局限性,神经定位要求较高,对术者和病人都有一定的要求,术者要熟悉掌握穿刺技巧,神经定位方法;病人需要在术中准确描述异常感觉部位;如果神经定位不准确有可能疗效会不如人意。还有一个很难避免的情况就是面部麻木,不过大多数人在数月内会逐渐减轻。
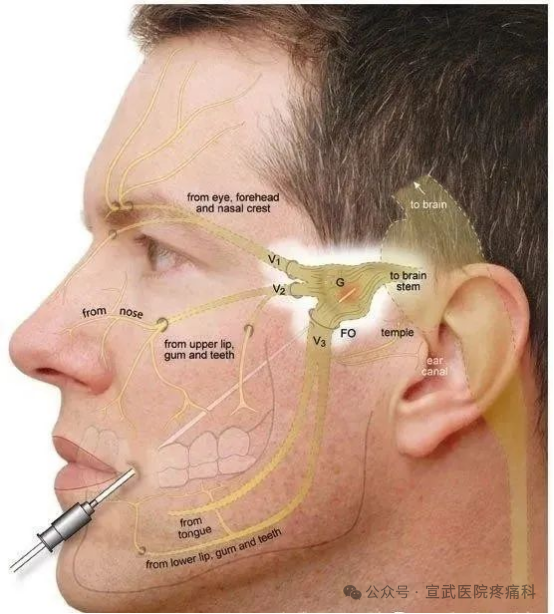
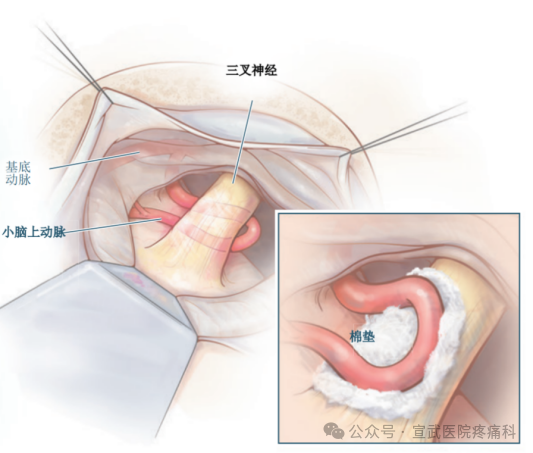
3.微血管减压术(MVD):将压迫神经的血管与神经分离,并垫开,解除血管对神经的压迫,从而缓解神经受刺激引起的疼痛等症状。针对血管压迫病因,开颅垫离责任血管。适合年轻、一般状况良好的患者,能耐受全麻和开颅风险,需神经外科团队精细操作。
重要提醒:牙疼别急着拔!
顽固性“牙痛”要警惕:尤其是疼痛剧烈、呈电击样、有明确触发点、反复看牙医查不出问题或拔牙后无效的情况。
首诊选对科室:当牙科医生排除牙齿本身问题后,务必主动前往疼痛科排查三叉神经痛!勿自行诊断用药:卡马西平等药物需医生处方并监测,切勿自行服用。
牙疼不是病?三叉神经痛伪装下的“牙疼”,疼起来真要命!撕开“牙痛”的伪装,认清三叉神经痛的真面目,是摆脱这“电击酷刑”的第一步。及时寻求专业帮助,明确诊断,选择科学治疗方案,才能终结这“天下第一痛”,重获无痛轻松的生活。
来源:宣武医院疼痛科
来源: 宣武医院疼痛科


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 科普健康教育工作委员会
科普健康教育工作委员会 