当公众听到“干细胞治疗”时,脑海中往往会浮现出各种修复组织、抗衰老的未来图景。然而,在现实的医学世界里,有一种干细胞治疗早已从实验室走向临床,拯救了无数生命,并成为现代医学殿堂中一颗璀璨的明珠。它,就是造血干细胞移植。简单来说,造血干细胞移植就像是为患者的血液和免疫系统进行一次“格式化”和“重装系统”。当原有的“操作系统”(造血免疫系统)因为恶性病变(如白血病)或严重故障(如再生障碍性贫血)而无法正常工作时,医生们会设法将其清除,然后植入健康的“系统安装盘”——即来自他人或自身的造血干细胞,从而重建一个全新的、功能正常的血液和免疫系统。
一、 为什么是“金标准”?——无可替代的治疗地位,造血干细胞移植之所以被称为“金标准”,是因为:
1. 历史最悠久:其雏形可追溯到上世纪50年代,经过近70年的发展,技术体系已非常完善。
2. 临床证据最充分:全球已进行超过百万例移植,其有效性、安全性和操作流程拥有海量的临床数据支持。
3. 写入全球诊疗指南:对于多种血液系统疾病,它被明确列为一线或二线的根治性治疗方案,是医生和患者公认的“终极武器”之一。
二、 核心原理:要理解它如何起作用,我们可以用一个生动的比喻:
· 造血干细胞 = 生命的种子
· 骨髓 = 孕育生命的土壤
· 这些“种子”(造血干细胞)拥有非凡的能力:它们能不断自我更新,维持“种子库”的规模;同时,它们能分化成熟,发育成各种血液细胞,包括:
· 红细胞:负责输送氧气。
· 白细胞:负责免疫防御,抵抗感染。
· 血小板:负责止血和凝血。
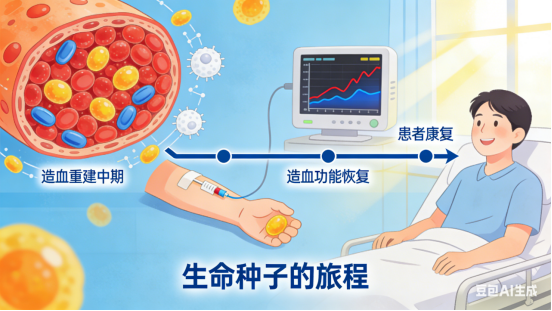
当“土壤”(骨髓)被癌细胞(如白血病细胞)侵占或被毒素、辐射破坏后,就无法正常孕育“种子”,导致血液中健康血细胞极度匮乏,生命受到威胁。此时,造血干细胞移植的核心步骤就是:
1. 清除病变的“土壤”:使用大剂量的化疗或放疗,最大限度地消灭患者体内的癌细胞或异常细胞。这个过程称为“预处理”或“清髓”,它也为新的干细胞“入驻”腾出了空间。
2. 植入健康的“种子”:通过静脉输注,将来自健康供者的造血干细胞像输血一样输入患者体内。
3. “种子”归巢与生长:这些输注的干细胞会凭借本能,神奇地“归巢”到患者的骨髓中,在那里“定居”下来,并开始分裂、增殖、分化。通常在几周之内,它们就能重建起一个全新的、功能健全的造血和免疫系统。
三、 移植的类型:根据造血干细胞的来源,移植主要分为两大类:
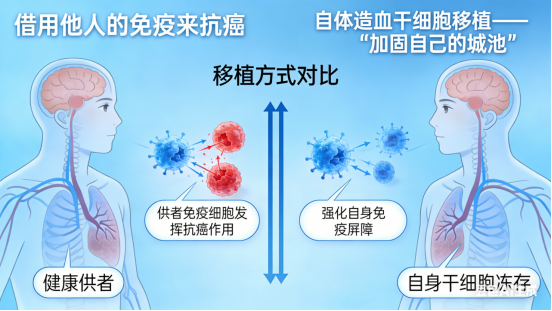
1. 异基因造血干细胞移植—— “借用他人的免疫来抗癌”
· 来源:干细胞来自另一位健康人(供者)。可以是患者的兄弟姐妹(同胞全相合),也可以是骨髓库中配型成功的无关供者(非亲缘供者),甚至是父母子女(半相合移植)。这不仅是简单的“系统重装”,更是一次“免疫系统置换”。新的、来自供者的免疫细胞(特别是T淋巴细胞)在患者体内重建后,会识别并攻击患者体内残存的、化疗无法消灭的癌细胞,这种现象被称为“移植物抗白血病效应”。这是异基因移植能够根治某些恶性血液病的关键所在。移植物抗宿主病。顾名思义,新的免疫系统也可能将患者的正常组织器官视为“异己”进行攻击,从而引发从皮肤、肝脏到肠道等多器官的损伤。这是移植后最需要严密监控和处理的并发症。
2. 自体造血干细胞移植—— “加固自己的城池”
· 来源:干细胞来自患者自己。流程:在患者病情缓解时,采集并冷冻保存其自身的造血干细胞。随后,对患者进行超大剂量的化疗,以彻底清除体内残余的肿瘤细胞。这种化疗剂量之大,会同时摧毁骨髓,是常规治疗无法承受的。化疗结束后,再将之前冻存的自身干细胞回输,拯救被“误伤”的骨髓,重建造血功能。不存在移植物抗宿主病和免疫排斥,安全性相对更高,患者年龄限制也更宽松。局限性:因为没有“移植物抗白血病效应”,且回输的干细胞中可能混有微量肿瘤细胞,疾病复发的风险相对较高。主要应用:多发性骨髓瘤、淋巴瘤等对化疗敏感,但常规剂量难以根治的肿瘤。
四、 具体能治哪些病?
1. 恶性血液肿瘤
· 白血病:尤其是高危、复发的急性白血病,以及慢性髓系白血病等,异基因移植是可能实现长期生存乃至治愈的重要手段。
· 淋巴瘤:对于化疗敏感但易复发或高危类型的淋巴瘤,自体或异基因移植可以显著提高治愈率。
· 多发性骨髓瘤:自体移植是年轻、适合患者的标准巩固治疗方案,能显著延长生存期。
2. 非恶性血液系统疾病
· 再生障碍性贫血:当自身免疫系统错误地攻击骨髓导致造血功能衰竭时,异基因移植是根治此病的最有效方法,尤其对于年轻、重症患者。
· 先天性免疫缺陷病:如重症联合免疫缺陷症(“泡泡男孩”症),移植可以为其提供一个正常的免疫系统。
· 遗传性血红蛋白病:如重型地中海贫血,通过移植可以彻底摆脱终身输血的困扰。
· 遗传性代谢性疾病:如粘多糖贮积症等。
五、 挑战与未来
· 尽管技术成熟,造血干细胞移植依然是一项复杂、高风险的治疗。除了移植物抗宿主病,严重的感染、肝静脉闭塞症等都是需要克服的难关。因此,它通常是在权衡利弊后,用于常规治疗无效或预后极差疾病的“背水一战”。
· 未来的发展方向包括:· 降低毒性:开发强度更低的“非清髓”预处理方案,让年老体弱的患者也能耐受。· 攻克GVHD:研发更有效的免疫抑制剂和治疗手段。· 拓展供者来源:“半相合移植”技术的成熟,使得几乎每位患者都能找到供者(父母、子女等),解决了“配型难”的世界性难题。· 精准调控:利用细胞工程等技术,增强“移植物抗白血病效应”,同时削弱“移植物抗宿主病”。
总结而言,造血干细胞移植是干细胞科学献给人类的第一份厚礼。它完美地诠释了干细胞“生命种子”的核心价值,将原本致命的血液系统疾病变成了可以挑战、甚至征服的对象。当我们在展望干细胞修复心肌、神经等更广阔的未来时,不应忘记,在血液病的战场上,干细胞治疗早已立下了赫赫战功,它是一座里程碑,更是照亮未来研发道路的灯塔。
来源: 生命的种子与盾牌


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 生命的种子与盾牌
生命的种子与盾牌 
