作者:张 英 山东第一医科大学附属中心医院 (济南市中心医院) 副主任医师
审核:司海朋 山东大学齐鲁医院 主任医师
在我们的身体里,隐藏着一座精密的“骨骼大厦”。它不仅是支撑我们站立、行走、奔跑的支柱,更是保护大脑、心脏等重要器官的坚固堡垒,还是储存钙、磷等矿物质的生命银行。我们通常认为骨骼是坚硬而无生命的,但事实上,它是一座时刻都在“拆”与“建”的动态生命体。而骨质疏松,就是这座大厦在悄无声息中,变得脆弱、多孔、不堪一击的过程。今天,就让我们一起揭开这“寂静的流行病”的神秘面纱。
图1 版权图片 不授权转载
什么是骨质疏松?从坚固城墙到“脆脆骨”的蜕变
想象一下,一块正常的骨头内部结构,就像一块坚硬的海绵或蜂巢,由无数纵横交错的骨小梁构成,它们排列致密、结构合理,能高效承受外界的压力与冲击。而骨骼的外层,则是一层极其坚硬的皮质骨,如同大厦的承重墙。
骨质疏松的本质,是骨量流失与骨微结构破坏。这个过程可以形象地理解为:
1.骨小梁变细、断裂甚至消失:内部的“海绵”变得稀疏,孔洞越来越大,支撑力急剧下降。
2.皮质骨变薄、变脆:外部的“承重墙”变得如蛋壳般薄弱。
最终,整个骨骼的密度和质量下降,骨骼脆性增加,从一个坚韧的结构,变成了名副其实的“脆脆骨”。一个轻微的碰撞,甚至只是打个喷嚏、弯腰捡东西,都可能导致骨折。
它被称为“寂静的流行病”,是因为骨量的流失是在漫长岁月中悄然发生的,在早期和中期通常没有任何症状。很多人直到发生第一次骨折,才惊觉自己的骨骼健康状况已亮起红灯。
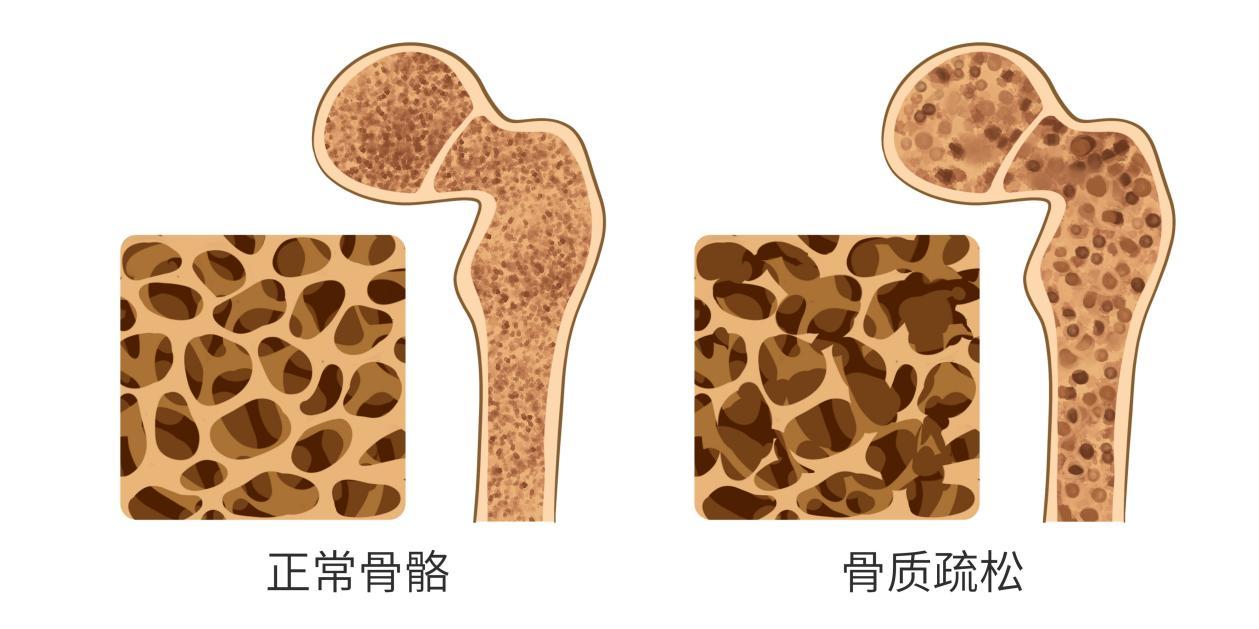 图2 版权图片 不授权转载
图2 版权图片 不授权转载
谁是骨质疏松的“目标”?风险因素大揭秘
不可控因素:
1.年龄:年龄是最大的风险因素。年龄越大,骨量流失越多,风险越高。
2.性别:女性患病率远高于男性,尤其是绝经后女性。这是因为女性峰值骨量通常低于男性,而绝经后雌激素水平断崖式下降。雌激素对破骨细胞有强大的抑制作用,它的减少意味着“拆迁队”失去了重要约束,活动猖獗。
3.种族与家族史:白种人和黄种人风险高于黑种人。如果父母有骨质疏松或髋部骨折史,患病风险会显著增加。
4.体形:身材瘦小、体重过轻的人,骨骼承受的机械负荷较小,骨量积累相对较少,更易患病。
可控因素:
1.营养失衡:
·钙摄入不足:钙是骨骼的“砖石”,长期缺钙是导致骨质疏松的重要原因。
·维生素D缺乏:维生素D是钙的“搬运工”,负责促进肠道对钙的吸收。缺乏维生素D,补再多的钙也难以为骨骼所用。
·高钠饮食:过多的盐分会增加尿钙的排泄,导致钙质流失。
·蛋白质摄入不足或过量:蛋白质是骨基质的重要成分,但过量动物蛋白也可能增加钙的排泄。
·咖啡因、酒精、吸烟:这些都会干扰钙的吸收和代谢,加速骨流失。
2.运动量不足:骨骼的生长和强化遵循“用进废退”原则。缺乏负重运动(如走路、跑步、跳绳、力量训练)的刺激,成骨细胞会变得“懒惰”,骨量就会悄悄流失。长期卧床或久坐者风险很高。
3.某些疾病和药物:
· 疾病:内分泌疾病(如甲状腺功能亢进、糖尿病)、风湿免疫性疾病(如类风湿关节炎)、胃肠道疾病(影响吸收)、慢性肾病等。
·药物:长期大量使用糖皮质激素(如泼尼松)是导致继发性骨质疏松的常见原因。此外,某些抗癫痫药、抗癌药物等也可能影响骨代谢。
 图3 版权图片 不授权转载
图3 版权图片 不授权转载
如何发现这个“窃贼”?
如果你属于高风险人群,或出现可疑症状,应及时就医(内分泌科、骨科、老年科等)。医生会通过以下方式综合判断:
1.风险评估:使用国际骨质疏松基金会(IOF)的“一分钟骨质疏松风险测试”等工具进行初步筛查。
2.骨密度检测:这是诊断骨质疏松的“金标准”。
· 双能X线吸收测定法(DXA):这是目前国际公认的最准确、最常用的方法。它辐射量极低(约为胸片的1/10),快速无痛,主要测量腰椎和髋部的骨密度。
· 诊断标准(T值):将你的骨密度与健康年轻成年人的峰值骨密度进行比较,得出T值。

图4 版权图片 不授权转载
3.其他检查:如X线(可发现骨折但无法早期诊断)、定量CT、超声骨密度等。医生还可能建议抽血检查钙、磷、碱性磷酸酶、维生素D水平及骨转换标志物,以评估骨代谢状况和排除其他疾病。
构筑骨骼防线:预防与治疗的双重奏
对抗骨质疏松,预防远胜于治疗,且任何时候开始都不算晚。这是一场贯穿一生的“骨骼保卫战”。
1.一级预防:打造高峰值骨量(儿童期至青年期)
目标是尽可能在35岁前将“骨骼银行”的本金存到最高。这是给未来最好的投资。
·均衡营养:保证足量的钙和维生素D摄入。富含钙的食物包括奶制品、豆制品、深绿色蔬菜、小鱼干、坚果等。维生素D主要通过晒太阳(每天15~30分钟)由皮肤合成,也可从海鱼、蛋黄、强化食品中获取。
·科学运动:鼓励孩子多进行户外跑跳等负重运动,刺激骨骼生长。
2.二级预防:减缓骨量流失(中年以后)
对于已经达到峰值骨量的成年人,重点是“节流”,减缓骨量流失的速度。
·坚持健康生活方式:继续保证钙和维生素D的充足摄入,必要时在医生指导下补充制剂。坚持每周至少150分钟的中等强度负重运动(快走、太极、跳舞)和肌肉力量训练(举哑铃、弹力带)。戒烟限酒,减少咖啡因和盐的摄入。
·预防跌倒:对中老年人至关重要。包括改善家居环境(充足照明、地面防滑、安装扶手)、穿着防滑鞋子、矫正视力、谨慎使用可能引起头晕的药物等。
3.三级预防:积极治疗,预防骨折(已确诊者)
如果已确诊骨质疏松,需要在生活方式干预的基础上,进行积极的药物治疗。
·基础治疗(所有患者必备):补充钙剂与维生素D。这是所有治疗的基石,确保骨骼有充足的“原料”。
·抗骨质疏松药物:
骨吸收抑制剂(抑制“拆迁队”):双膦酸盐类(如阿仑膦酸钠、唑来膦酸):一线用药,能有效抑制破骨细胞,降低骨折风险。选择性雌激素受体调节剂(如雷洛昔芬):用于绝经后女性。
骨形成促进剂(激励“建筑队”):甲状旁腺激素类似物(如特立帕肽):能刺激成骨细胞,促进新骨形成,用于严重患者。
结语
骨质疏松并非衰老的必然结局,而是一种可防、可治的疾病。它偷走的不仅仅是骨骼中的矿物质,更是我们自由活动的能力、生活的独立性和生命的尊严。从今天起,请像关心你的血压、血糖一样,关心你的骨密度。无论是为成长中的孩子储备充足的“骨本”,还是为步入中年的自己减缓流失,或是为年迈的父母寻求专业的诊疗,每一步努力,都是在为一份高质量、有活力的晚年生活添砖加瓦。认识它,重视它,然后行动起来。打赢这场与“沉默窃贼”的攻防战,让我们都能挺直脊梁,从容优雅地漫步人生路。
 中华医学会
中华医学会
来源: 中华医学会
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中华医学会
中华医学会 
