作者:盛 微 重庆医科大学附属儿童医院
审核:朱高慧 重庆医科大学附属儿童医院 主任医师
在很多人的印象里,糖尿病是中老年人的专利。然而现实却是,越来越多的儿童和青少年正被一种“甜蜜”的危机所困扰。2025年国际糖尿病联盟(IDF)最新报道显示,全球1型糖尿病患者总数已达950万,其中约180万为20岁以下青少年,占患者总数的19%。更令人担忧的是,中国儿童青少年群体每年新增病例1.4万~2.8万例,15岁以下发病率较过去20年显著上升。由于未确诊率高,特别是在偏远地区,实际患病人数被严重低估。糖尿病起病急、进展快,若不及时诊断治疗,可能在短时间内引发酮症酸中毒等严重并发症,甚至危及生命。下面我们一起了解儿童1型糖尿病的成因、早期症状及科学应对方法。
一、免疫系统“叛变”:误伤胰岛β细胞
1型糖尿病,本质上是一场来自身体内部的“误伤事件”。要理解这一点,我们得先从身体如何利用能量说起。
当我们吃下食物,特别是碳水化合物后,食物会被分解成葡萄糖进入血液。这时候,胰腺中的β细胞就会分泌胰岛素,帮助葡萄糖进入身体细胞,为人体提供能量。
而在1型糖尿病患者体内,本该保护身体的免疫系统,却错误地把胰腺中产生胰岛素的β细胞当作“敌人”,发起持续攻击并破坏这些细胞。
随着β细胞数量急剧减少,胰岛素生产逐渐“断供”,导致葡萄糖无法进入细胞,只能堆积在血液中。
与此同时,细胞却因得不到能量而“挨饿”。这就是为什么孩子吃得很多,却体重下降、乏力的原因。
遗传因素和环境触发是1型糖尿病的两大推手。在遗传易感的基础上,病毒感染等环境因素可能成为“导火索”,启动这场错误的免疫攻击。
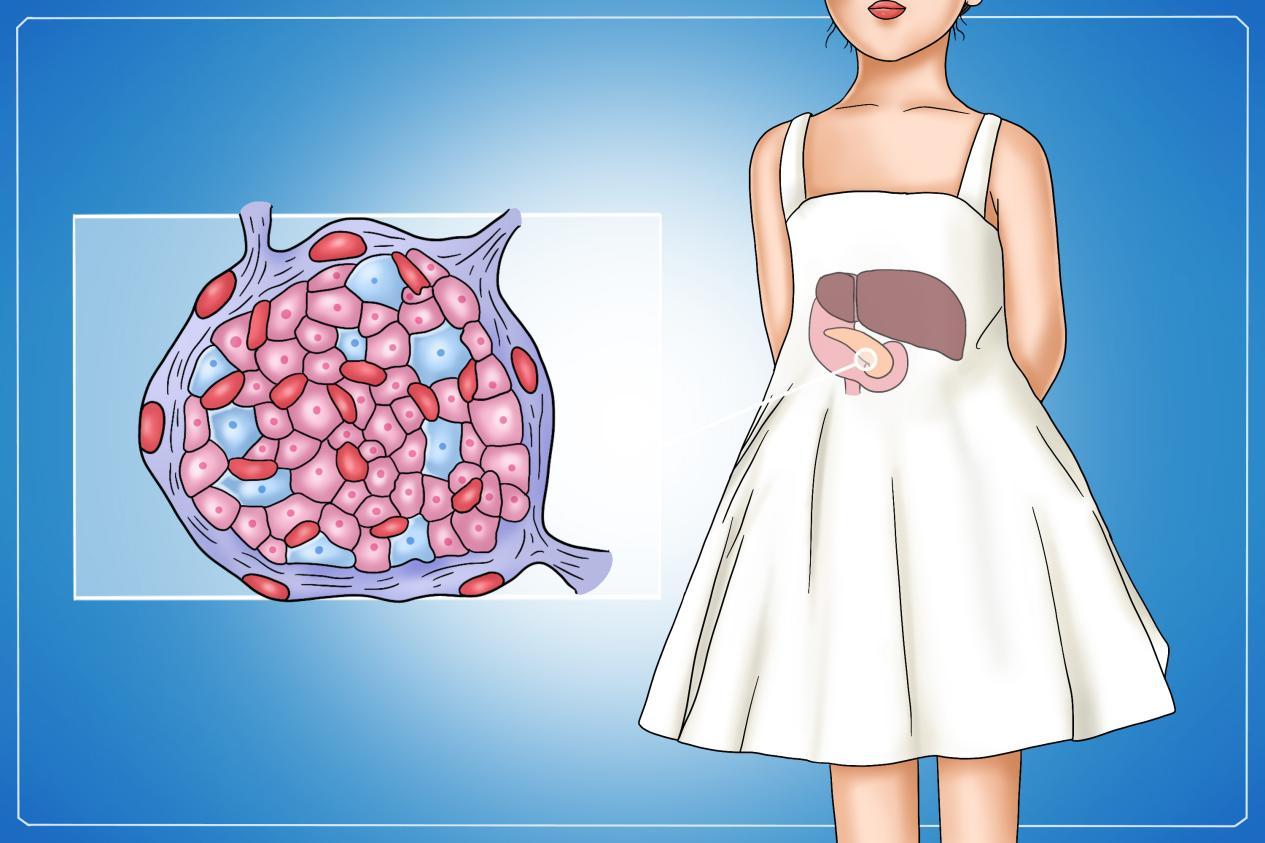
图1 版权图片 不授权转载
二、四大危险信号:识别早期症状
1型糖尿病通常起病急、进展快,如果能早期识别以下四大典型症状,就能为救治争取宝贵时间。
✓异常贪吃:孩子食量突然明显增加,频繁喊饿,尤其可能特别偏爱甜食或碳水化合物。这是因为细胞无法获得能量,身体错误地认为“能量不足”,从而发出强烈的进食信号。
✓疯狂口渴:喝水量远超平时,频繁要水喝,甚至半夜也要起来喝水。小婴儿可能表现为吃奶量剧增。这是由于高血糖导致血液渗透压升高,刺激口渴中枢。
✓尿频尿急:上厕所次数明显增多,尿量大大超过平时,已戒尿布的孩子突然又尿床或白天尿裤子,婴幼儿可能表现为尿布需要频繁更换,且每次都特别沉(尿量大)。这是身体在通过尿液努力排出无法被利用的多余糖分。
✓莫名消瘦:在短时间内(如1~2个月),体重明显下降,即使进食量很大。常常伴有乏力、疲劳、精神萎靡。小婴儿体重基数小,下降比例可能更显著。体重下降是因为身体无法利用葡萄糖,只能分解脂肪和蛋白质来供能。

图2 版权图片 不授权转载
三、科学应对:从筛查到急救
当孩子出现上述症状时,家长需要采取科学、迅速的行动。
初步筛查:发现症状立即测随机血糖。如果血糖≥11.1mmol/L,无须等待空腹,立即到正规医院内分泌科就诊。家用血糖仪可以作为初步筛查工具,但不能替代医院的专业诊断。
酮症酸中毒的识别:若孩子出现呼吸深快、呼出气有烂苹果味、呕吐、嗜睡、腹痛等表现,这提示已发生酮症酸中毒,这是危及生命的急性并发症,必须马上送急诊抢救!
高血糖不会自愈,酮症不会退缩。家长的迅速反应与精准判断,是孩子赢得黄金抢救时间窗、避免不可逆伤害的最强保障。
四、确诊之后:长期管理与生活质量
一旦确诊1型糖尿病,孩子将需要终身依赖胰岛素治疗。但这不意味着生活质量的丧失。
现代糖尿病管理已经取得了长足进步,胰岛素泵、持续血糖监测等新技术让血糖管理更加精准。生活方式调整同样重要。合理的饮食计划、规律的体育活动、定期监测血糖,构成了糖尿病管理的三大支柱。值得关注的是,1型糖尿病患儿和家庭还面临心理挑战。焦虑、抑郁、病耻感可能伴随疾病过程。家庭支持、专业心理辅导和病友互助团体,都能帮助孩子和家庭更好地应对疾病。
科学认知、规范治疗——让我们共同为孩子筑起抵御疾病的堤坝,助力孩子健康成长。
参考文献
[1]INTERNATIONAL DIABETES FEDERATION. IDF Diabetes Atlas[M].11th Edition. Brussels: International Diabetes Federation, 2025.
[2]中华医学会糖尿病学分会. 中国1型糖尿病高危人群筛查、监测与管理专家共识(2024版)[J].中华糖尿病杂志,2024,16(11):1183-1199.

来源: 中华医学会
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中华医学会
中华医学会 
