11月9日,韩国歌手金泫雅在舞台上表演时突然晕倒。金泫雅曾在节目里说自己确诊了“迷走神经性晕厥”,一天晕倒几次。
什么是“迷走神经性晕厥”?
日常生活中
这类晕厥十分常见
在年轻人中
八成以上的晕厥是由它造成的
我们的身体
会通过三种不同的方式
发出“我撑不住了”的信号:
迷走神经性晕厥、低血糖
还有一种虽然不会造成晕厥
但也会引起头晕、心慌的疾病
交感神经过度兴奋
病因不明、诱因很多
“迷走神经性晕厥”也叫血管迷走性晕厥。它是成人最常见的晕厥类型。40岁以下人群中,超过85%的晕厥事件是由它引起的。
血管迷走性晕厥本质上是“反射性晕厥”的一种。反射性晕厥是一大类晕厥的总称,它们的共同特点是——血压、心率自动调节功能障碍,引起血管扩张、血压下降,此时大脑瞬间缺血,人便短暂失去意识。
在血管迷走性晕厥发生之前,患者可能还会存在头晕、视野变窄、视线模糊、胃部不适、皮肤变色等先兆症状。
血管迷走性晕厥的病因尚不明确。目前有两种猜想。
一种是“止血假说”,人要是受了伤流血,身体会自动放慢心率、降低血压,好让伤口出血少点。可这套“保命程序”偶尔会过头,没大出血时,当被一些情况误触发,人就晕过去了。
另一种猜想是“遗传假说”,有研究发现在反射性晕厥高发家族中,基因存在一些差异,不过还得继续研究才能明确遗传的具体作用。
虽然病因还不完全清楚,但目前发现,血管迷走神经性晕厥可能由长时间站立、疼痛、情绪波动、抽血、身体用力(比如用力排便)等状况诱发。在一些案例中,甚至没有明显的诱发因素。
大多数情况下,血管迷走性晕厥在发作后一分钟左右会逐渐恢复,不会导致猝死,也不会明显增加心血管病发病率和死亡率。不过,发生过血管迷走性晕厥的人当中,有35%会复发,一生中多次发作的情况常见。如果晕倒时撞到周围物体等,受伤的风险也会增加。
能量断供的警报
大脑对能量的需求近乎苛刻。
当血糖低于70mg/dL(3.9mmol/L)时,身体会迅速启动防御机制——肾上腺素分泌增加,心跳加快、出汗、颤抖、饥饿感突袭。如果血糖继续下降至54mg/dL(3.0mmol/L),大脑就开始断电:言语迟缓、意识模糊,严重时甚至昏迷。
这并非糖尿病人的专属困扰。健康人也可能在餐后两到五小时出现所谓的餐后反应性低血糖,尤其在摄入大量碳水后。研究发现,这种情况的患者往往胰岛素反应迟缓——早期分泌不足,随后过度补偿,导致血糖在餐后迅速下坠,最低可至55mg/dL。
低血糖的感觉往往是全身都在催促你吃点东西。与其他晕厥不同,它多伴随出冷汗、手抖、强烈饥饿感和心慌,一旦进食含糖食物,症状能迅速缓解。这是区分的关键。
如果此类情形频繁出现,尤其是夜间或运动后,应及时就医检查。长期反复低血糖会让大脑惯性迟钝,进入低血糖无感知状态。
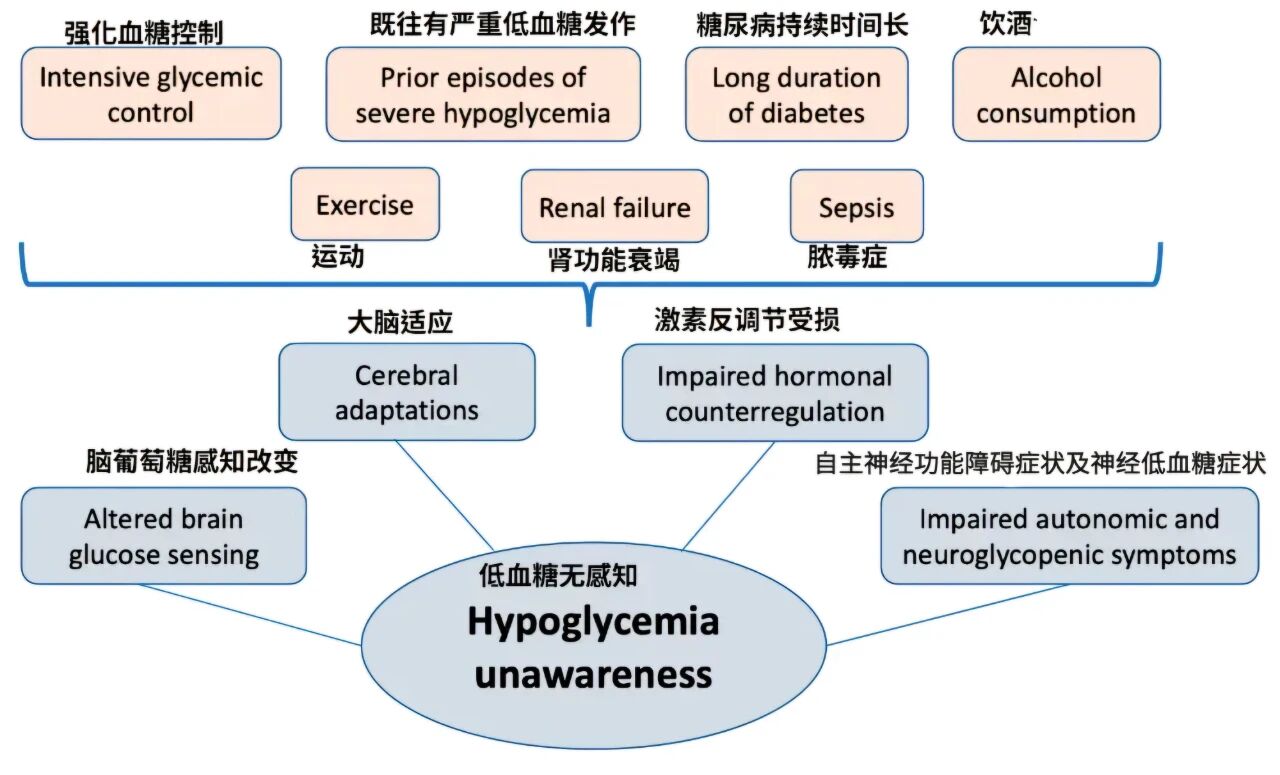
低血糖无感知的危险因素及其病理生理
所以,当你感到头晕且手心湿冷时——先别慌,喝一口糖水,也许几分钟后,世界就会重新清晰。
身体的过度防御
也有一些人并非血糖下降或反射性晕厥,而是交感神经过度兴奋,让身体陷入一种持续备战的状态。进食、焦虑、咖啡因、睡眠不足,都可能触发这种模式。
正常人进餐后,消化系统的血流量会有所增加。而在体位性心动过速综合征(POTS)患者中,这种变化被放大。2022年研究发现,这类患者在摄入相同葡萄糖后直立时心率上升21.2%,而对照组仅6.0%;同时,血浆去甲肾上腺素水平高达835.2pg/mL(对照组356.9pg/mL)。
这意味着他们的交感系统在进餐或站立时过度反应,心跳剧烈、手脚冰凉、头晕、焦虑——进而出现一种神经过于紧绷的晕眩。
此类发作常被误认为低血糖,但不同的是:喝糖并不会好转,反而可能更难受。
缓解的关键是让身体从警觉回到平衡——少量多餐、避免暴食、餐后不要立刻起立;若症状频繁出现,应就医排查POTS或自主神经功能紊乱。
理解这一点,就能更好地应对,学会与身体协作:在饥饿前进食,在紧张时停一停,在久站时换个姿势。
这些问题,并非脆弱的象征,而是身体为自我保护按下的暂停键。它提醒我们,维持清醒,不只是意识的能力,更是身体与心灵之间的微妙平衡。
在拥挤的车厢、忙乱的白天,若能读懂这些信号,也许就能在那一瞬的晕眩中,听见身体最真实的声音。
来源: 福建科普


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 福建省科学技术协会
福建省科学技术协会 