在每日的病房巡查中,那些熟悉又无奈的声音总是不绝于耳:“护士长,这点眼药水有什么用啊?”“医生怎么只给开眼药水,不打针不吃药病能好吗?”许多患者紧握着口服药片,却对眼前的小小药瓶投以怀疑的目光——仿佛这清澈液体只是可有可无的点缀。
误解一:眼药水治标不治本,不如吃药打针实在
科学正解:眼药水是直达“战场”的特快专列。当眼睛发炎、干涩或感染时,口服药物需经消化、血液循环才能抵达眼部,真正作用于病灶的药物浓度不足10%。而眼药水如同精准投放的“药物直通车”,直接作用于角膜、结膜等病变组织,局部药物浓度可达口服的数十倍。
案例印证:老李因细菌性结膜炎就诊,起初拒绝使用抗生素眼药水:“吃消炎药才踏实!”三天后病情加重,眼睑肿胀如桃。改用氧氟沙星滴眼液后,炎症48小时内迅速消退。医生直言:“口服药穿越血眼屏障如同过‘重重关卡’,眼药水才是直达前线的‘空降兵’。”
误解二:眼药水没进血液,肯定没效果
科学正解:眼睛的“独立防御”需要局部突破。眼球拥有特殊的“血眼屏障”(类似血脑屏障),主动阻挡血液中大部分物质进入。这意味着许多口服药物难以突破此屏障作用于眼部。而眼药水通过角膜直接渗透,巧妙绕过屏障直击病灶。
关键数据:治疗青光眼的β受体阻滞剂类眼药水(如噻吗洛尔),局部用药后房水药物浓度比口服给药高100倍以上。若依赖口服降压,全身副作用风险激增,效果却远逊于眼药水。
误解三:症状消失就能停药,省着点用
科学正解:擅自停药是治疗失败的头号杀手。许多眼部疾病(如葡萄膜炎、真菌性角膜炎)需要严格按疗程用药。过早停药易致细菌死灰复燃或产生耐药性。曾有病患因自行停用抗真菌眼药水,导致角膜穿孔,最终不得不接受移植手术。
专业提醒:就像消防员扑灭明火后仍需排查暗火,症状缓解≠病灶清除。遵医嘱完成疗程,是对双眼真正的负责。
解锁眼药水的正确使用方式
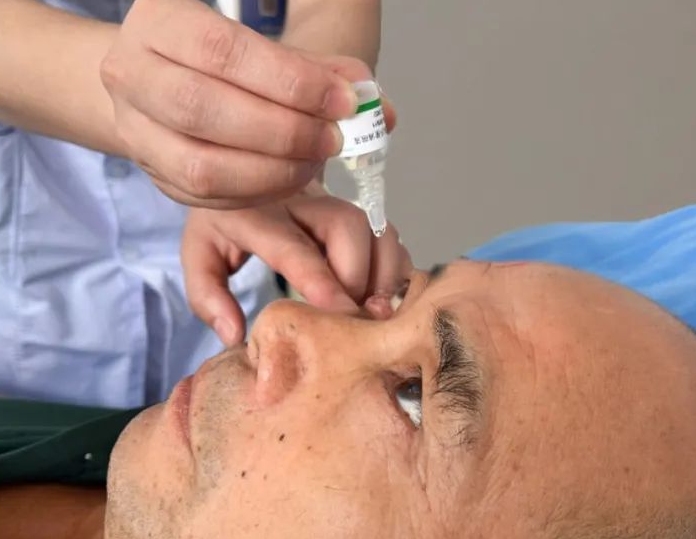
1.净手托瓶,悬空滴药
指尖勿触碰瓶口,药瓶距眼1-2厘米,轻轻下拉下眼睑形成“小口袋”,滴入1滴即可(结膜囊容量仅约7μl,多滴纯属浪费)。
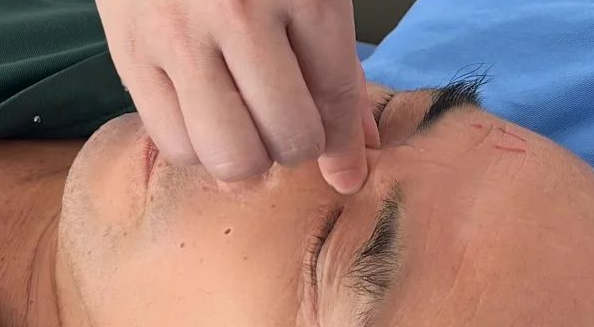
2.闭眼按压,避免流失
滴药后闭眼3分钟,轻压内眼角鼻泪管处,防止药物流入鼻腔降低药效。
3.多药间隔,科学排序
若需使用多种眼药水,间隔至少5分钟。先滴吸收快的药水(如溶液),再用黏稠制剂(如凝胶);先非抗炎药,后抗炎药。
今日查房时,张阿姨笑着晃了晃手中的玻璃酸钠滴眼液:“以前总觉得这小瓶子不顶事,现在才知道它是咱眼睛的‘贴身保镖’!”这样的醒悟,每天都在发生。
眼药水,绝非无关痛痒的辅助品,而是眼科治疗中无可替代的核心力量。它承载着现代医学的智慧结晶——以最小剂量、最低全身风险、最高局部浓度,精准守护我们珍贵的光明之窗。
湖南医聊特约作者:益阳市中心医院 曾辰溪
关注@湖南医聊,获取更多健康科普资讯!
(编辑92)
来源: 益阳市中心医院 曾辰溪


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 湖南医聊
湖南医聊 