作者:高 阳 德阳市人民医院 主治医师
审核:石春林 德阳市人民医院 副主任医师
黄先萍 德阳市人民医院 主任医师
一、认识“小怪兽”:什么是儿童惊厥?
(一)惊厥≠癫痫,别被名字吓到!
儿童期惊厥的发病率为4%~6%,较成人高10~15倍[1]。惊厥可表现为剧烈、不自主的伴有意识丧失的强直或强直阵挛性地发作,也可以表现为伴或不伴意识丧失的单侧或部分身体性的强直、抽动样发作。
惊厥不同于癫痫,癫痫是慢性脑部疾病,而惊厥是一种表现/症状。
(二)儿童惊厥的病因众多、复杂
儿童惊厥的病因众多,包括感染性病因和非感染性病因,颅内疾病和颅外疾病。
热性惊厥是儿童惊厥中最常见的一种类型,通常发生在孩子体温骤升的时候,尤其是发热初期,主要表现为发热+惊厥。
颅内感染如脑炎、脑膜炎也可以有发热+惊厥的表现,但其特征性表现为持续性精神意识受损和/或持续性头痛。这些情况需要家长们高度警惕,并及时就医。
低血糖、低钙血症、中毒等也可能导致儿童惊厥,同样需要家长们注意排查。
癫痫往往有且只有惊厥发作的症状,且表现为间隔大于24小时以上的多次发作。

图1 版权图片 不授权转载
(三)识别“小怪兽”(儿童惊厥)的表现
典型表现:肢体强直或抽搐。
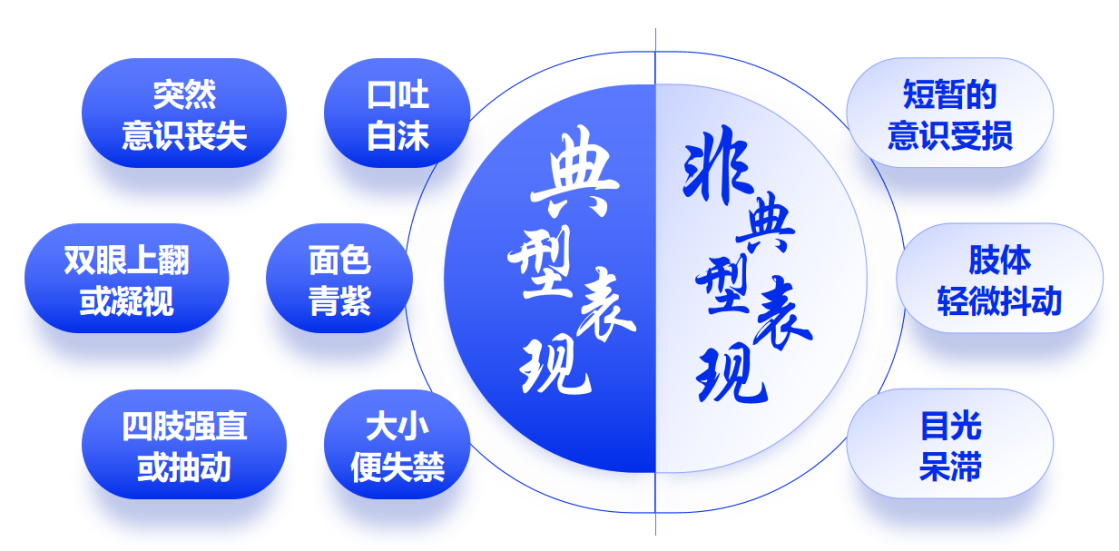
图2 版权图片 不授权转载
二、惊厥来袭,家长们该怎么办?
(一)“奥特曼急救六步法”
第一步:保持冷静,化身“定海神针”
1.家长冷静是关键
儿童惊厥多为短暂的自限性发作(多在5分钟内自行停止),家长首先要保持冷静,陪在孩子身边,直至发作结束、醒来。
2.正确面对呼吸暂停
在惊厥发作时,孩子可能会出现短暂的呼吸暂停,这是由于肌肉抽搐导致的,家长无须过于惊慌。
第二步:打造“安全结界”
确保环境安全:应移开尖锐物品,将孩子平放在柔软的地方。
确保体位安全:让孩子保持侧卧,防止呕吐物引起窒息,勿强行按压肢体!
确保呼吸道通畅:解开孩子衣领,清理口腔异物。
第三步:记录“战斗节奏”
手机计时:记录发作时长(>5分钟,需立即就医)。
观察细节:抽搐部位、是否发热,建议录制视频,供医生参考。
第四步:紧急情况处理

图3 版权图片 不授权转载
第五步:发作后护理
侧卧休息:让孩子30分钟内禁食水或药物,防呛咳。注意关注孩子的精神状态。
退热处理:若惊厥因高热引发,用温水擦浴(避开胸腹),按医嘱服用退烧药。
第六步:长期预防,做好“怪兽预警”
体温监测:在发热初期,重点观察孩子的体温及精神状态。家中应常备体温计和退烧药。
药物预防:频繁发作或长程发作(>5分钟),可能有短程或长程使用抗癫痫药物预防的指征,需在儿科医师的指导下,权衡利弊使用。
健康管理:保持均衡饮食、充足睡眠,并及时接种疫苗,如流感疫苗、脑膜炎疫苗等,以增强孩子的免疫力。
(二)家长急救口诀:“三要三不要”

图4 版权图片 不授权转载
三、致命误区澄清
1.误区1:掐人中能止抽!
掐人中不仅无法终止惊厥,反而可能造成皮肤破损或感染。惊厥是大脑异常放电引起的,外部刺激无效。
安静等待孩子发作结束才是关键。
2.误区2:塞东西进嘴,防止咬舌!
抽搐时,孩子极少会咬伤舌头,即使咬伤也是轻微伤口,远不及往嘴里塞异物造成的风险大。塞硬物可能损伤孩子牙齿、牙龈,甚至导致窒息!
正确做法是保持孩子侧卧,清理其口腔异物。
3.误区3:裹被子、多穿衣服捂汗退热快!
给孩子裹厚被子、穿多层衣服捂汗会阻碍身体散热,导致体温进一步升高,诱发或加重高热惊厥!
正确做法是孩子发热,可解开孩子衣服,用温水(非酒精!)擦浴腋窝、腹股沟等部位,遵医嘱服用退烧药。
4.误区4:惊厥会让孩子“变傻”,并因此过度焦虑!
单纯性热性惊厥不会导致孩子智力下降!研究[2]表明,绝大多数短暂(<5分钟)且无并发症的惊厥对大脑无长期影响。
家长无须过度焦虑,遵医嘱进行必要检查,如脑电图等,避免过度医疗,鼓励孩子正常学习、社交和运动。
四、特别提醒:以下情况需警惕!
抽搐后异常表现:如果孩子在抽搐后出现肢体无力、持续意识模糊、发育倒退等症状,应及时就医。
频繁抽搐:如果孩子没有发热但频繁抽搐,这也可能是其他严重疾病的信号,需要及时就医排查。
五、结语
面对儿童惊厥这一“小怪兽”,家长才是孩子最强大的“奥特曼”!只有掌握科学急救知识,保持冷静行动,才能化险为夷。
参考文献:
[1]江载芳,申昆玲,沈颖.诸福棠实用儿科学(第8版)[M].北京:人民卫生出版社,2015.
[2]王卫平,孙锟,常立文.儿科学第9版[M].北京:人民卫生出版社,2018.

来源: 中华医学会
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中华医学会
中华医学会 
