我是一名耳鼻喉科的护士,同时又是一名IgA肾病患者,近日在自己熟悉的科室接受了扁桃体切除术。
一、扁桃体与IgA肾病:剪不断理还乱的关系
近日,AJKD(《美国肾脏病期刊》)发布了一项研究:《慢性扁桃体炎与IgA肾病:来自全国范围内的日本队列研究》。
这项研究横跨2005年-2022年共17年时间,纳入人数有431万人之多,其中1.3万人患有慢性扁桃体炎。研究者观察这些扁桃体炎人群的IgA肾病(中国数量最多的一种肾病)发生率,是不是比那些没有扁桃体炎的人群更高。
研究发现:患有慢性扁桃体炎人群的IgA肾病风险,是没有扁桃体炎人群的2.72倍!
那么问题来了:扁桃体在嗓子眼儿,肾脏在腰部,隔着老远呐!怎么就联系在一起了呢?

扁桃体是位于咽喉的免疫“前哨站”,负责识别和捕捉病原体。
在抵御感染的过程中,扁桃体中的B细胞会大量产生免疫球蛋白A(IgA) ——这正是IgA肾病的关键所在。
关联机制:
1.感染“导火索”:反复的扁桃体炎发作,持续刺激免疫系统产生大量IgA抗体。
2.异常复合物形成:这些IgA可能发生糖基化异常,更容易与自身抗原或其他成分结合形成免疫复合物(IgANC)。
3.肾脏“遭殃”:这些异常复合物随血液循环沉积在肾脏肾小球系膜区,触发炎症反应,导致血尿、蛋白尿及肾功能损害——这就是IgA肾病的核心病理过程。
4.“病灶”作用:慢性感染的扁桃体本身可能成为持续的抗原来源或细菌藏匿地,不断激活免疫系统产生IgA。
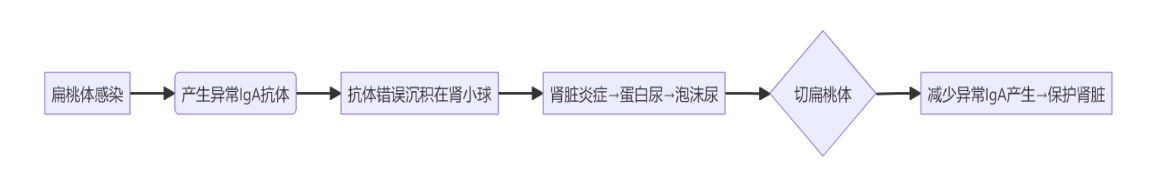
二.切除扁桃体对IgA肾病有何影响?扁桃体到底切不切?
1.潜在获益:清除反复感染的源头,减少异常IgA的产生和免疫复合物形成,可能降低疾病活动度(如减少肉眼血尿、蛋白尿发作),延缓肾功能进展。
2.改善全球肾脏病预后组织(KDIGO)发布的肾病指南,并不建议将切除扁桃体作为IgA肾病的常规治疗。只有同时具备3项标准的IgA肾友,建议切除扁桃体,弊端小、获益大:
1.扁桃体炎发作频繁(每年发作3次及以上);
2.发作后蛋白尿和血尿升高;
3.成年人(儿童时期的扁桃体有一定的免疫作用,成年后作用微弱)。
扁桃体切除或许能为你的IgA肾病管理打开一扇新窗,但个体化决策需由医生综合评估。手术本身只是起点,精心的术后护理才是康复和肾病稳定的基石。
☐温州医科大学附属第一医院耳鼻咽喉科教学秘书、主管护师叶翼南
来源: 温州市护理学会


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 温州市护理学会
温州市护理学会 
