
一、看不见的“骨骼危机”:骨质疏松的隐匿威胁
您是否知道,骨质疏松症被称为“静悄悄的流行病”?随着年龄增长,骨骼中的钙质逐渐流失,就像年久失修的房屋墙体变得酥脆。当承载身体重量的脊柱椎体无法承受日常活动的压力时,可能因弯腰提物、甚至打喷嚏而发生“压缩性骨折”。这种骨折不仅带来剧烈疼痛,还可能让老年人“弯腰驼背”,甚至因长期卧床引发肺炎、血栓等致命并发症。
数据显示:我国60岁以上人群骨质疏松患病率高达36%,每年新增骨质疏松性骨折(OVCF)约300万例。传统保守治疗需要患者长期卧床,但每卧床一天,肌肉力量就可能流失1%-2%,形成恶性循环。如今,一种名为“经皮椎体成形术”的微创技术,正在为患者撑起“脊梁”。
二、精准“补洞”:椎体成形术如何修复骨折?
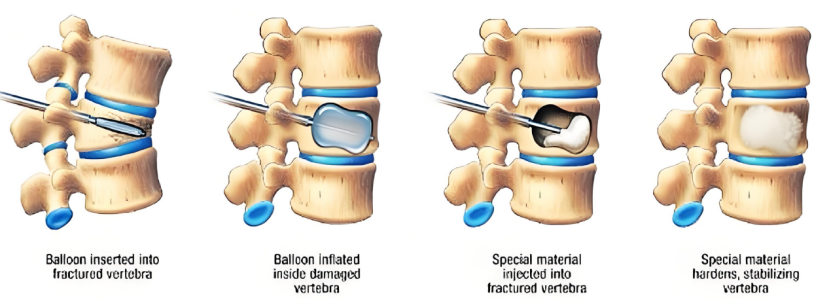
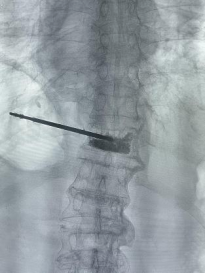
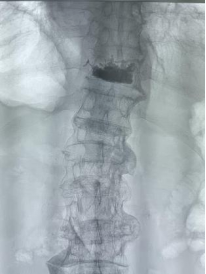
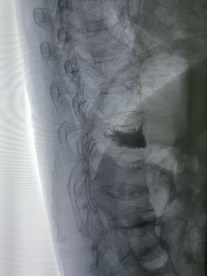
想象一下:医生通过一根针,在X光或CT的精准引导下,将“骨水泥”(医学专用材料)注入被压缩的椎体。就像给松软的墙体注入水泥,骨折的椎体瞬间被加固,疼痛在24小时内显著缓解。整个过程仅需局部麻醉,切口不足3毫米,患者术后第二天即可下床活动。
技术原理:
1.止痛机制:骨水泥凝固时释放热量,破坏椎体内的痛觉神经末梢;
2.力学支撑:填充后的椎体恢复稳定性,避免进一步塌陷;
3.微创优势:相比传统开放手术,创伤减少90%,感染风险低于0.1%。

三、适合人群:哪些患者能从手术中获益?
并非所有骨质疏松患者都适合椎体成形术。根据《骨质疏松性椎体压缩骨折诊疗指南(2022)》,以下情况是理想适应症:
新鲜骨折:X线或MRI证实3个月内发生的骨折;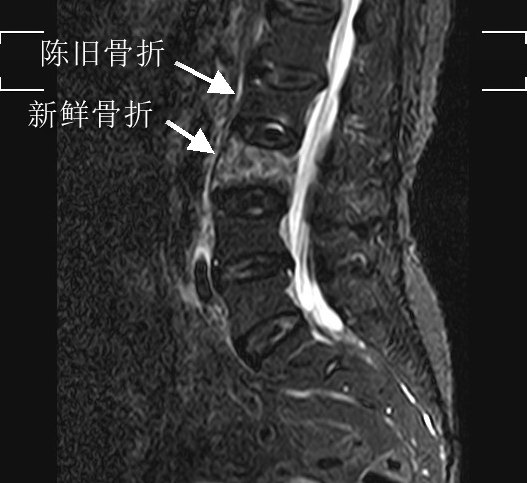
顽固疼痛:保守治疗(卧床、药物)超过72小时无效;
高龄患者:80岁以上老人因长期卧床风险极高,建议优先微创治疗;
多发骨折:同一节段或相邻节段的多发性骨折。
特别提醒:若骨折导致脊髓压迫(如双下肢无力)、严重后凸畸形(>30°),则需优先考虑椎体后凸成形术(PKP)或开放手术。
四、手术安全吗?风险如何规避?
任何医疗技术都有风险,但椎体成形术的并发症发生率低于3%。
骨水泥渗漏:最常见风险,但仅0.5%可能引发神经压迫;
感染风险:严格无菌操作下感染率<0.1%;
邻近骨折:术后仍需强化抗骨质疏松治疗,降低再骨折概率。
预防策略:
1.术前精准评估:通过CT三维重建明确骨折范围;
2.术后规范用药:双膦酸盐、维生素D、降钙素联合治疗;
3.康复指导:佩戴支具保护3个月,避免弯腰负重动作。
五、术后生活:如何重建“钢筋铁骨”?
手术只是起点,术后抗骨质疏松治疗至关重要!
饮食补钙:每天摄入1000-1200mg钙(相当于500ml牛奶+豆腐);
阳光疗法:每日户外活动20分钟,促进维生素D合成;
运动康复:推荐游泳、瑜伽、凯格尔运动强化核心肌群;
定期监测:每6个月复查骨密度,调整药物剂量。
真实案例:78岁的张奶奶因摔跤导致胸12椎体骨折,术后第二天即能下床,配合一年规范治疗,未再发生新发骨折。
六、未来展望:微创技术的迭代之路
随着生物材料的突破,新型“可吸收骨水泥”正在研发中,有望在支撑椎体的同时促进骨再生。此外,机器人辅助穿刺技术已在国内部分中心应用,将穿刺精度提升至0.5毫米以内,进一步降低风险。
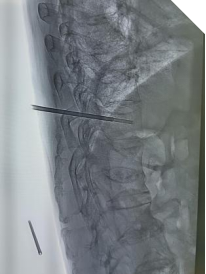
结语:经皮椎体成形术并非“万能钥匙”,但它为骨质疏松性骨折患者打开了一扇希望之门。如果您或家人正被脊柱骨折困扰,请务必与脊柱外科医生充分沟通,选择最适合的治疗方案。记住:守护脊梁,就是守护生命的尊严。

参考文献:
《骨质疏松性椎体压缩性骨折诊疗指南(2022)》;
2.National Osteoporosis Foundation. NOF Patient Guide (2023);
3.Wang et al. Efficacy of Vertebroplasty vs Conservative Treatment for OVCF: A Meta-Analysis. JBJS, 2022。
(部分图片来自网络,如有侵权,联系删除,致谢原作者)
来源: 徐斌医师


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 徐斌医师
徐斌医师 
