在人体的众多器官中,大脑无疑是最为神秘的一个,它掌控着我们的思维、记忆、情感和行为,是生命的指挥中心。然而,当这个指挥中心遭到敌军入侵而受损时,人体将产生各种功能障碍甚至危及生命。胶质瘤,就是危害大脑的恶魔之一。
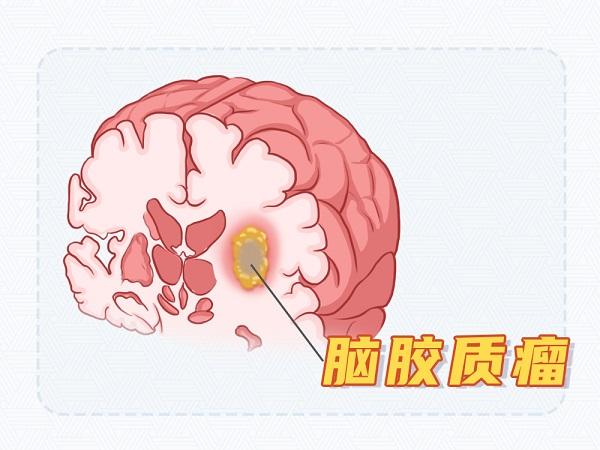
友军的背叛
胶质瘤起源于神经元周围的神经胶质细胞,这些细胞原本是支持和保护神经元的,可一旦癌变,就成了叛军,变成脑袋里的恶魔。胶质瘤可以发生在脑的任何部位,是最常见的颅内肿瘤。
胶质瘤的发病原因复杂,既有遗传因素的参与,也受到环境因素的影响。不同年龄段的人群都可能患上胶质瘤,但某些特定类型如胶质母细胞瘤在老年人中更为常见,而髓母细胞瘤则多见于儿童和青少年。
遗传因素在胶质瘤的发病中扮演着重要角色。研究表明,患有结节性硬化症、神经纤维瘤病等遗传性疾病的患者,其胶质瘤的患病风险显著增加。健康人群的基因突变也可能导致胶质细胞过度增生、异常分化,从而引发胶质瘤。
环境因素是胶质瘤发病不可忽视的一环。长期暴露于高剂量的电离辐射,可增加患胶质瘤的风险。此外,某些病毒感染,如巨噬细胞病毒感染,也被认为是胶质瘤的潜在诱因之一。需要指出的是,日常使用手机产生的电磁辐射量并不足以直接导致胶质瘤发病,然而,现代人沉迷手机仍会对身心健康产生各种不利影响。
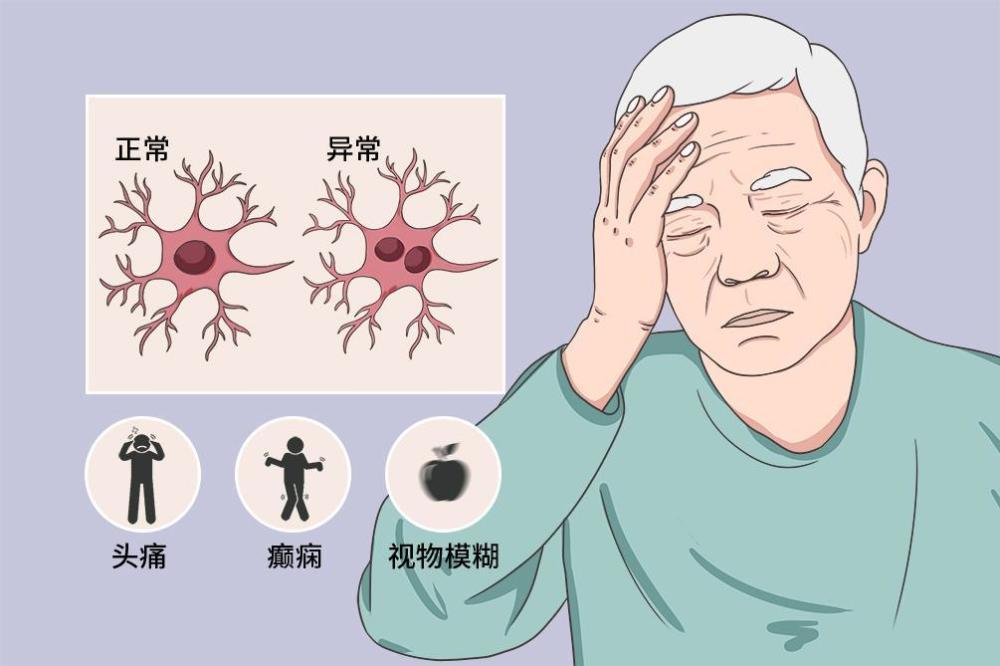
当胶质细胞叛变为癌细胞时,胶质瘤会不断增殖并侵袭周围的正常脑组织,破坏脑部的结构和功能。随着肿瘤的增大以及水肿,它会对周围的脑组织产生压迫,导致颅内压升高,引发一系列临床症状,如头痛、恶心呕吐、视力模糊、癫痫发作、偏瘫失语、昏迷等。
向恶魔发起挑战
面对胶质瘤这一恶魔,医学界已经发展出以手术治疗为主、放化疗为辅的一系列治疗手段,旨在延长患者生命、提高生活质量。
手术治疗是首选方法。手术的目标在于尽可能完全切除肿瘤,以减轻肿瘤负荷、改善症状,并为后续治疗创造条件。然而,由于胶质瘤具有广泛的侵袭性生长特点,完全切除往往难以实现,尤其是对于那些位置深在或涉及重要功能区的肿瘤。在手术过程中,医生需要仔细权衡切除范围和保护脑功能之间的关系,以确保手术的安全性和有效性。这个过程就像走钢丝,既不能偏左,也不能偏右,只能在一个极小范围内精雕细琢。
放射治疗和化学治疗是重要手段。放射治疗利用高能射线杀死癌细胞,阻止其增长和扩散。对于手术难以切除的胶质瘤,放射治疗更显优势。化学治疗通过静脉注射或口服给药,抑制肿瘤细胞的生长和扩散。常用药物如替莫唑胺胶囊等,可以穿过血脑屏障,较为精准地攻击脑部肿瘤细胞,减少对正常细胞的损伤。

新技术带来新希望
在胶质瘤的研究领域,科学家们不断取得新的突破。随着基因测序技术的发展,胶质瘤的治疗已经进入“分子诊疗”的精准医疗新时代。通过对肿瘤基因特征和突变情况的分子检测,可以准确分型并制定个性化的治疗方案。目前,推荐脑胶质瘤患者进行21种分子标志物的检测,以提供全面诊断价值和预后意义。在基因检测的基础上,靶向药物应运而生,可以实现针对脑胶质瘤的特定分子位点的靶向治疗。免疫治疗也在胶质瘤的治疗中展现出潜力,例如,通过鞘内或脑室内注射,CAR-T细胞能够更有效地穿透血脑屏障并发挥治疗作用,显著延长患者的总生存期。对于新诊断且无症状的胶质瘤患者,电场治疗可能成为一种有效的辅助治疗手段。在传统疗法领域,医生和研究者们也在利用新技术、新方法提高疗效,比如建立多学科合作的诊疗模式以为患者制定更加科学有效的治疗方案,比如在术中应用神经导航、手术机器人、术中磁共振等技术以达到最大范围的安全切除。
道高一尺,魔高一丈,像大部分癌症一样,高级别胶质瘤目前尚无治愈的办法。但邪不压正,在胶质瘤这一恶魔面前,人类并非束手无策。通过科学的筛查、及时的诊断和治疗以及不断创新的医疗技术,我们有信心为患者带来更高的生存质量和更长的生存期。让我们携手努力,共同对抗脑袋里的“恶魔”,守护每一个宝贵的生命。
本文为科普中国·创作培育计划扶持作品
作者:王明宇 山西医科大学第一医院
审核:崔原豪 南方科技大学系统设计与智能制造学院副研究员
出品:中国科协科普部
监制:中国科学技术出版社有限公司、北京中科星河文化传媒有限公司
来源: 科普中国创作培育计划
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 科普中国创作培育计划
科普中国创作培育计划 
