作者:吕震宇 首都医科大学附属北京儿童医院 副主任医师
审核:金梅 首都医科大学附属北京儿童医院 主任医师
室间隔缺损是一种预后比较好的先天性心脏病。及时诊断和治疗,大部分患者手术以后跟普通的健康人一样,能够恢复正常生活,包括将来升学、就业、结婚生子以及寿命,都不会受到明显影响。
如果未及时发现和治疗,已经造成严重的肺动脉高压,手术效果欠佳或失去手术机会,需要长期或终身服用降肺动脉压力的药物。此类患儿的运动耐量,包括结婚生子都会受影响,远期寿命也会缩短。
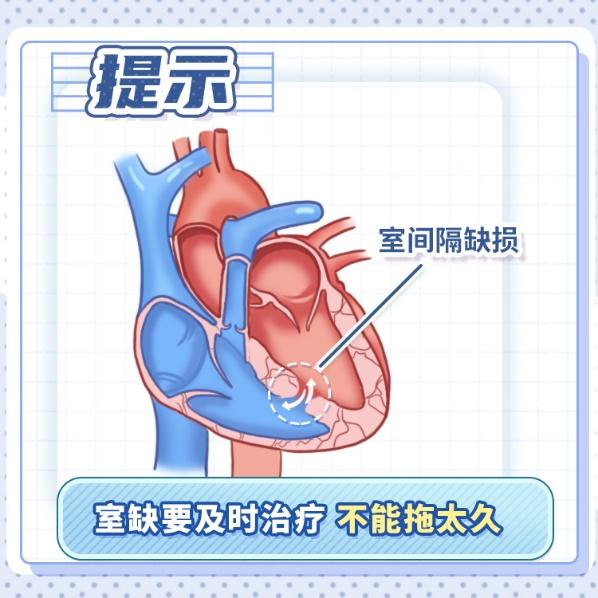
图1 原创版权图片,不授权转载
一、室缺患儿什么时候做手术好?
室间隔缺损(VSD)患儿的手术时机需根据缺损大小、位置、症状、年龄及并发症风险综合评估。以下为一般原则:
1.小型缺损(直径<5mm)
观察等待:看有无自然缩小或闭合的可能,每3-6月定期复查超声心动图,由专科医师评估是否需要外科手术或介入治疗。
2.中等至大型缺损(直径≥5mm)
早期手术指征:
症状明显:反复呼吸道感染、喂养困难、发育迟缓、心力衰竭(药物控制不佳时)。
肺动脉高压:超声或心导管检查提示肺动脉压力进行性升高,需在不可逆性肺高压(艾森曼格综合征)前手术。
年龄:若症状严重,可能在3-6月龄手术;无症状但缺损较大,建议在1-2岁前完成手术。
3.特殊情况
新生儿期严重心衰:需紧急手术(如出生后数周内)。
合并其他心脏畸形(如主动脉瓣脱垂、右室流出道梗阻):需尽早手术(可能提前至3-6月龄)。
介入封堵术:适用于肌部或部分膜周部缺损,通常建议患儿体重≥10kg(约3岁以上),以减少血管并发症风险。
建议:多数症状性VSD在6月龄至2岁手术,避免肺血管病变。
提示:家长应避免盲目等待“自愈”,尤其是中大型缺损或存在并发症风险的患儿,及时手术可显著改善预后。
二、室缺手术之前需要做哪些准备?
1.心脏超声(超声心动图)
目的:明确缺损位置、大小、分流方向、心脏功能及是否合并其他畸形(如肺动脉高压、主动脉瓣脱垂等)。
频率:术前需至少完成1次详细超声检查,部分复杂病例需多次评估。
2.心电图(ECG)
评估心脏电活动,排查心律失常或心肌缺血。
3.胸部X线片
观察心脏大小、肺血增多情况,辅助判断肺动脉高压。
4.心导管检查(部分患儿需要)
适用情况:怀疑严重肺动脉高压或需精确测量肺血管阻力。
评估指标:肺血管阻力(PVR)、肺循环/体循环血流比(Qp/Qs)。
5.血液检查
血常规、凝血功能、肝肾功能、电解质、感染筛查(如乙肝、梅毒、HIV)等,评估全身状况。
6.控制感染
呼吸道感染:手术前需确保无感冒、肺炎等感染,否则需推迟手术。
皮肤感染:检查皮肤有无破损或感染灶(如湿疹、脓疱疮)。
口腔感染:龋齿、牙龈炎需提前治疗,避免术后细菌入血引发心内膜炎。
7.营养支持
营养不良或发育迟缓的患儿需加强营养(高蛋白、高热量饮食),必要时通过鼻饲或静脉营养改善体质。
8.药物调整
抗心衰药物:如地高辛、利尿剂(呋塞米)、ACEI类药物(如卡托普利),需按医嘱持续使用至手术日。
停用抗凝药:若患儿服用阿司匹林等抗凝药,需术前1周停用(遵医嘱)。
当然,对于患儿家长来说,还要做好充分的心理准备,了解手术相应的风险:
第一,残余分流:发生率大约5%-10%,多数可自行闭合,严重者需要二次手术或介入封堵。
第二,瓣膜损伤:缺损较高,手术会造成主动脉瓣关闭不全、主动脉瓣反流;还有部分影响到三尖瓣的功能,会造成三尖瓣的反流。
第三,传递系统损伤:术后出现房室传导阻滞,如三度房室传导阻滞,发生概率1%左右,严重情况需装起搏器。
三、室缺术后需要注意哪些问题?
第一,术后环境管理
1.减少交叉感染风险
环境要求:术后1个月内保持居室安静、通风良好,每日消毒清洁(尤其是患儿接触的玩具、床品)。
探视限制:避免亲友密集探视,谢绝有感冒、发热、疱疹等症状者接触患儿。
外出防护:非必要不前往人群密集场所,外出时佩戴口罩(2岁以上可尝试)。
第二,术后喂养与营养
1.喂养总量控制
原则:术后1个月内遵循“少量多次”,单次喂奶/进食量不超过胃容量(婴儿胃容量≈30ml/kg)。
参考标准:
总液体量:80-120ml/(kg·d)(含奶量、饮水等),需根据心功能、尿量个体化调整。
示例:6kg婴儿每日总量约480-720ml,分8-12次喂养。
异常信号:若喂奶时出现呛咳、多汗、呼吸急促,需暂停喂养并联系医生。
2.营养强化
母乳/配方奶:可添加母乳强化剂或高热量配方奶(如早产儿配方),促进术后恢复。
辅食添加:术后1个月内暂缓引入新辅食,避免消化不良加重心脏负担。
第三,感染预防核心措施
1.呼吸道防护
保暖与透气:衣物选择纯棉材质,根据室温灵活增减(颈背部温热无汗为佳),避免捂热综合征。
空气净化:使用空气净化器或定时开窗通风,避免接触烟雾、粉尘。
2.皮肤与口腔护理
伤口保护:术后2周内避免沾水,每日观察切口有无红肿、渗液。
口腔清洁:喂奶后喂少量温水“漱口”,可用无菌棉签蘸生理盐水轻拭牙龈(尤其服用强心药者)。
第四,药物管理规范
1.必须严格遵循的用药
强心药(地高辛):服用前需测心率,婴儿<90次/分或儿童<70次/分时暂停并就医。避免与含钙食物同服(间隔2小时)。
利尿剂(呋塞米):记录每日尿量及体重,若尿量骤减或眼睑浮肿需复诊。补充含钾食物(如香蕉泥、橙汁)以防低钾。
2.肺高压特殊用药
靶向药物(如波生坦、西地那非):需定期监测肝功能(每3个月)、肺动脉压力(超声随访)。
重要提醒:不可擅自减停药物,即使症状改善也需经医生评估。
第五,伤口护理与清洁
1.拆线与洗澡时机
胸部切口:术后7-10天拆线,拆线后需等待痂皮自然脱落(通常再需5-7天)方可淋浴。
替代清洁方案:拆线前可用温水湿毛巾避开切口擦拭身体,术后2周内禁止盆浴。
2.感染预警信号
切口出现红肿、渗液、发热>38℃、患儿异常哭闹,需立即就医排查感染性心内膜炎。
第六,活动与康复指导
1.术后1个月内:
禁止趴卧、剧烈哭闹、跑跳等增加胸腔压力行为,抱起时需托住头颈背部。
2.术后1-3个月:
可逐步增加活动量,但仍需避免跌倒碰撞(如滑梯、蹦床)。
第七,肺高压患儿长期管理
1.药物依从性:
终身服药者需设定手机提醒,制作用药记录表(时间、剂量、不良反应)。
2.居家监测:
每日记录安静时呼吸频率(婴儿>50次/分需警惕)。观察口唇、甲床是否发绀(哭闹时短暂发绀需复查)。

来源: 中华医学会
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中华医学会
中华医学会 
