作者:娄金丽 首都医科大学附属北京佑安医院 研究员/教授
审核:王立祥 中国人民解放军总医院第三医学中心 主任医师
中华医学会科学普及分会第十届主任委员
梅毒是一种由梅毒螺旋体引起的慢性、系统性传染病,主要通过性接触传播,也可通过母婴垂直传播。根据传播途径的不同可分为获得性(后天)梅毒和胎传(先天)梅毒;根据病程不同又可分为早期梅毒和晚期梅毒。临床上分为一期梅毒、二期梅毒、三期梅毒以及隐性梅毒等四个阶段,每个阶段的临床表现各不相同。为了更好地理解和应对梅毒,下面将从梅毒的实验室检测、诊断、治疗以及预防等方面进行详细介绍。
首先,在实验室检测方面,梅毒的诊断通常依赖于非特异性血清学试验如RPR(快速血浆反应素试验)或TRUST(甲苯胺红不加热血清反应素试验)和特异性血清学试验如TPPA(梅毒螺旋体颗粒凝集试验)。当RPR或TRUST呈现阳性,但TPPA为阴性时,这提示可能存在生物学上的假阳性反应,即非特异性免疫反应(如妊娠等)导致的;若RPR阴性而TPPA阳性,则表明可能曾经感染过梅毒螺旋体,尽管目前并非现症感染,但特异性抗体可以在体内长期存在甚至终生携带。如果梅毒特异性抗体阳性,但RPR或TRUST的滴度由阳性转阴性,这通常意味着患者曾经感染过梅毒,并且经过规范的抗生素治疗后已经治愈。值得注意的是,梅毒特异性抗体的持续存在并不一定意味着当前感染(现症感染),需要结合接触史、典型临床症状和其他检查结果综合判断。
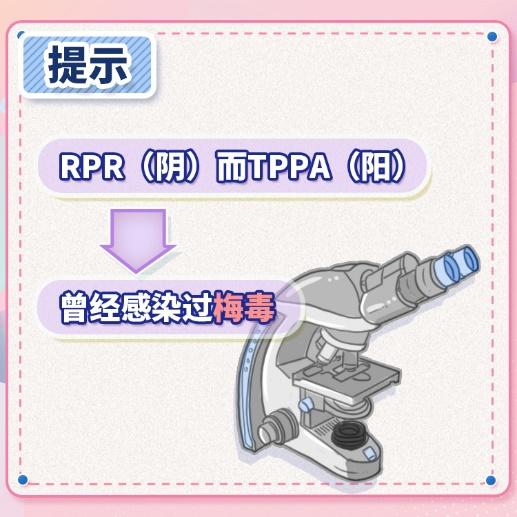
图1 原创版权图片,不授权转载
关于梅毒的早期与晚期诊断,实验室抽血检查并不能单独确定疾病的分期。梅毒的早期和晚期划分主要依据感染时间,小于两年的感染被认为是早期梅毒,而超过两年的则归类为晚期梅毒。不同分期对于指导治疗方案的选择具有重要意义,不同阶段的梅毒其治疗策略有所不同。例如,早期梅毒通常可以通过单一剂量的青霉素治疗,而晚期梅毒可能需要更长时间的治疗过程。
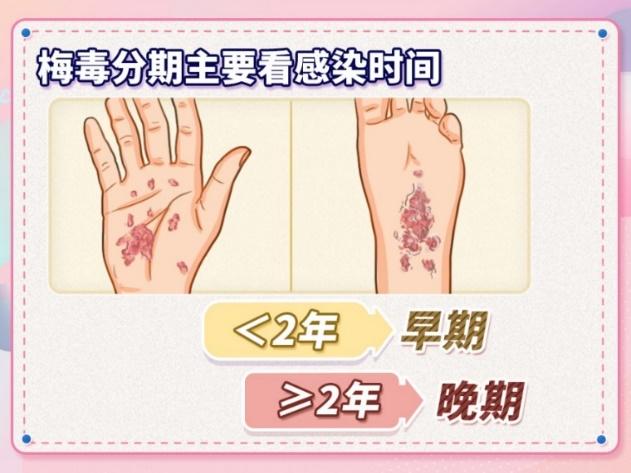
图2 原创版权图片,不授权转载
在治疗过程中,梅毒患者需要定期复查以监测治疗效果。RPR滴度的变化是评估疗效的重要指标之一,治疗前后的RPR滴度变化可以帮助医生判断治疗是否有效。一般来说,如果治疗一段时间后RPR滴度下降四倍以上,则认为治疗有效。理想情况下,随着治疗的进展,RPR滴度应逐渐降低直至无法检测到,即转为阴性。此外,即使RPR滴度转阴,患者仍需定期随访,以确保疾病得到彻底控制。
针对梅毒的不同阶段,医生可能会建议进行额外的检查,如脑脊液检查。这是因为梅毒螺旋体有时会侵犯中枢神经系统,导致神经梅毒的发生。在脑脊液中特异性IgM抗体阳性是确诊神经梅毒的关键依据,因为IgM抗体由于其较大的分子量无法通过血脑屏障,因此其在脑脊液中存在强烈提示了局部感染的可能。除了脑脊液检查外,梅毒DNA检测也是一种重要的辅助诊断手段,尤其是在条件允许的情况下,通过检测脑脊液中的梅毒螺旋体DNA可以直接证明病原体的存在,从而提高诊断的准确性。
对于孕妇而言,梅毒感染是一个不容忽视的问题,因为它可以通过胎盘传播给胎儿,导致先天性梅毒。因此,对于已知患有梅毒或有高风险的孕妇,应在孕期进行定期筛查,包括特异性抗体和非特异性抗体的检测。如果确诊为梅毒感染,应立即给予适当的治疗,以减少胎儿感染的风险。新生儿出生后也应接受相应的检查,特别是在出生18个月内,以确保及时发现并处理任何潜在的感染。
最后,值得注意的是,即使是没有不良性生活史的老年人也可能出现梅毒阳性结果。这种情况可能由多种原因引起,包括过去的感染、假阳性反应(非特异性抗体的交叉反应)或是最近的感染等。因此,对于梅毒检测阳性结果,医生需要详细了解患者的病史,包括是否有不洁的性行为、近期是否进行过可能导致感染的操作(如拔牙、手术等),以及其他可能影响检测结果的因素。通过综合分析,医生可以做出准确的诊断,并为患者提供个性化的治疗建议。

来源: 中华医学会
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中华医学会
中华医学会 
