作者:陈剑 北京医院 主任医师
审核:杨云生 中国人民解放军总医院 主任医师
在人体的腹腔深处,有一个默默无闻却又至关重要的器官——胰腺。它不仅是消化系统的关键器官,更是调节血糖平衡的重要枢纽。然而,这个重要的器官却隐藏着一种名为“胰腺神经内分泌肿瘤”的潜在威胁。它虽不如胰腺癌那般为人熟知,但其复杂的性质和多变的临床表现却不容小觑。
一、胰腺:消化与代谢的双重角色
胰腺,这一位于腹腔深处的器官,因其前面被胃、肠等脏器遮挡,左右两侧也有众多器官包围,因此显得格外隐蔽。在腹部外科手术中,胰腺因其解剖位置的特殊性而被视为最具挑战性的领域之一。
胰腺主要有两大功能,即外分泌功能和内分泌功能。
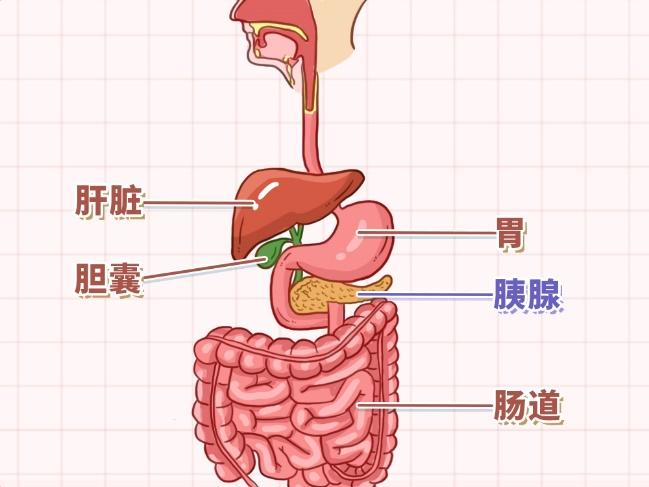
图1 原创版权图片,不授权转载
外分泌功能:胰腺的外分泌功能主要体现在其分泌的胰液中,这些胰液富含多种消化酶,如淀粉酶、脂肪酶和蛋白酶等,它们通过胰腺导管进入十二指肠,参与食物的消化过程。胰液的分泌量每天可达1000多毫升,对于维持人体正常的消化功能至关重要。一旦胰腺的外分泌功能受损,如因疾病导致胰管堵塞、胰腺切除手术,全部或部分外分泌功能丧失,患者的消化功能将受到严重影响。
内分泌功能:与外分泌功能不同,胰腺的内分泌功能主要通过其内部的胰岛细胞实现。胰岛细胞能够分泌多种激素,其中最重要的是胰岛素和胰高血糖素,它们共同参与调节人体的血糖水平。当胰腺的内分泌功能出现问题时,如胰岛素分泌不足或过多,就可能引发糖尿病、低血糖综合征等严重代谢性疾病。
二、胰腺神经内分泌肿瘤:胰腺的暗影
胰腺神经内分泌肿瘤是一种起源于胰腺神经内分泌细胞的肿瘤,与常见的恶性胰腺癌(起源于胰腺腺泡细胞)在起源和性质上有所不同。尽管大多数胰腺神经内分泌肿瘤被归类为低度恶性肿瘤,但仍有部分肿瘤可能表现出良性特征,如长期不转移、不侵犯其他器官,仅在局部缓慢生长。然而,值得注意的是,任何神经内分泌肿瘤都具备恶变的潜能,尤其是当肿瘤体积增大至一定程度时,其恶性程度可能会显著增加。
胰腺神经内分泌肿瘤的临床表现多种多样,根据是否具有内分泌功能可分为功能性和无功能性两类。功能性神经内分泌肿瘤如胰岛素瘤、胰高血糖素瘤和胃泌素瘤等,能够分泌特定的激素并引起相应的临床症状,如低血糖综合征、高血糖症和腹泻等。而无功能性肿瘤则通常无明显症状,多在体检时影像学检查中偶然发现。随着医学影像学技术的不断进步,无功能性胰腺神经内分泌肿瘤的检出率也在逐年上升。
三、早期诊断与治疗
面对神经内分泌肿瘤,早期发现至关重要。尽管这类肿瘤的病因尚未完全明了,且目前未发现明显的遗传倾向,但定期体检与影像学检查,如最常用的B超检查,可以发现1-2厘米以上的肿瘤,如果想进一步确认,还需要进行核磁共振成像或增强CT扫描检查等,可以提高早期诊断率。
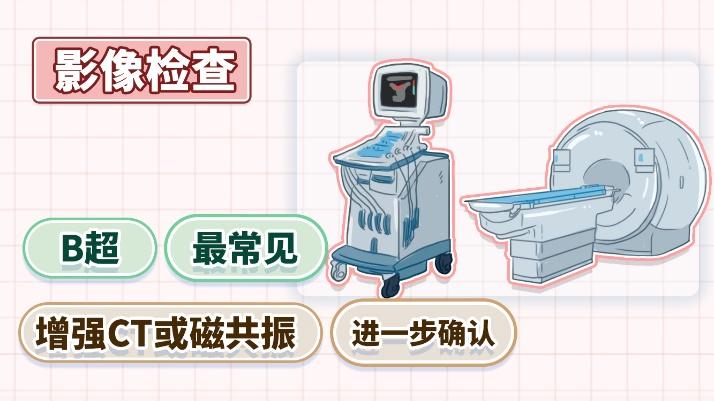
图2 原创版权图片,不授权转载
一旦发现,即使是小于1厘米的小肿瘤也不容忽视。及时进行医疗干预能避免潜在的恶性转化,减少肝脏等部位转移的风险。此外,对于有功能性的肿瘤,监测内分泌指标变化,如胰岛素水平,是评估病情进展的关键。
在治疗方面,胰腺神经内分泌肿瘤的治疗方法多种多样,包括手术切除、化疗、放疗以及靶向治疗等。具体治疗方案的选择应根据患者的具体情况和肿瘤的性质、分期等因素综合考虑。对于早期发现、早期诊断的胰腺神经内分泌肿瘤,手术切除仍是首选的治疗方法。而对于晚期或转移性肿瘤,则可能需要采用多种治疗手段相结合的综合治疗模式。

来源: 中华医学会
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中华医学会
中华医学会 
