作者:郭珊岚 四川大学华西医院资阳医院 副主任医师
审核:陶世冰 四川大学华西医院资阳医院 主任医师
“宫颈癌”这个名词,想必女性朋友们并不陌生,只要听到它便会心慌慌,毕竟宫颈癌是全球女性第四大恶性肿瘤。在宫颈癌的致病因素中,人乳头瘤病毒(HPV)感染是非常重要的原因。

图1 版权图片 不授权转载
目前已发现的HPV有200多种,根据其致癌性,又有高危型和低危型之分。在宫颈癌的发生和发展中,离不开一个关键的物质——HPV E6/E7 mRNA(人乳头瘤病毒中E6和E7基因编码的信使核糖核酸)。
HPV基因组是一种双链环状DNA(脱氧核糖核酸),可以将其理解为2条平行且相互链接的绳子绕成的环。这个环不是完全闭合的,而是由多个长短不一的小片段组成。在众多小片段中,最“危险”的2个基因就是E6、E7片段。E6和E7基因转录产生的信使RNA,即HPV E6/E7 mRNA,是病毒基因表达的中间产物,可以破坏细胞内的调控机制,导致细胞增殖失控,从而促进肿瘤的发生。换句话说,那些可以稳定、持续地产生E6/E7 mRNA的HPV病毒最有致癌性。
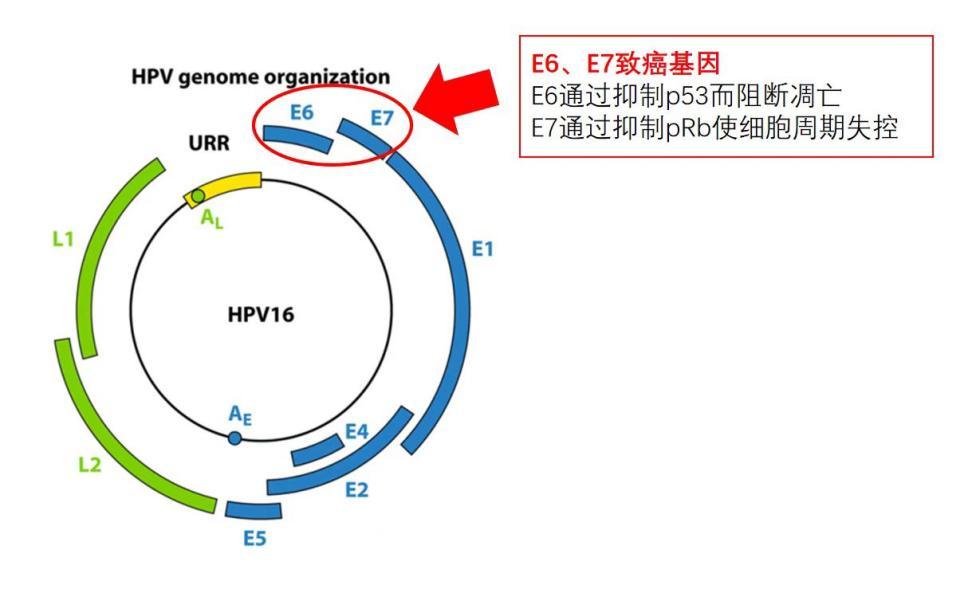
图2 版权图片 不授权转载
60%~80%的女性一生中曾感染过HPV,但大多数HPV病毒会被自身免疫系统清除,女性只表现为一过性感染,不会发生宫颈癌变。
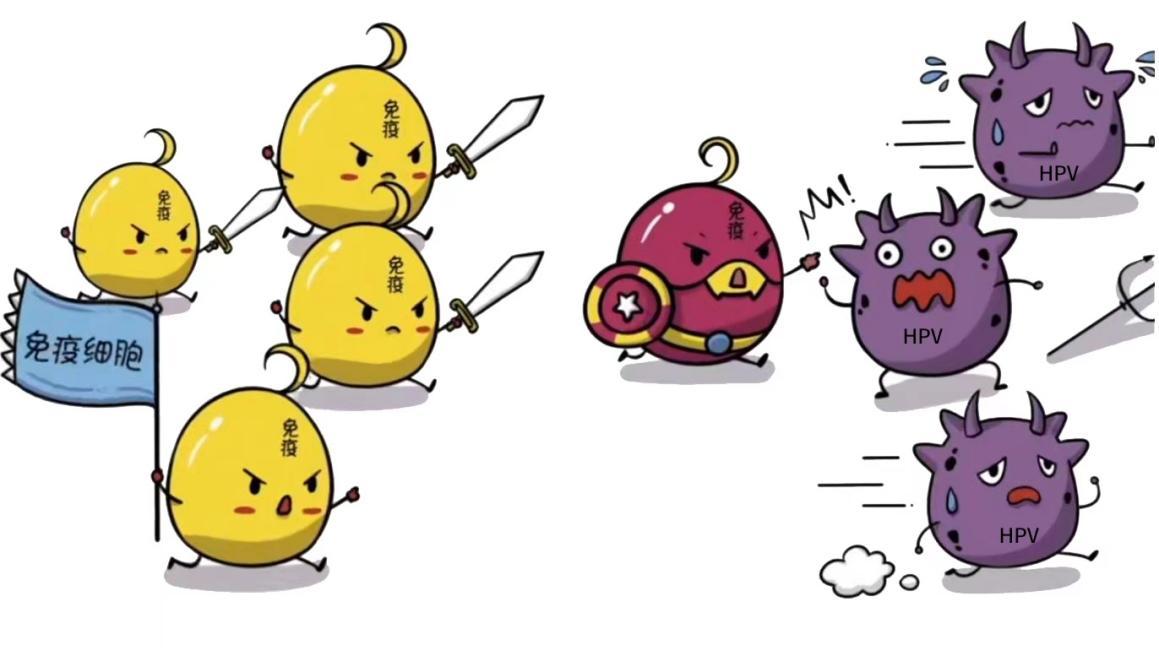
图3 版权图片 不授权转载
但有时,HPV病毒会持续存在于人体内,其中一些很会伪装,把自己变成线性结构,偷偷潜入并整合进入人体基因组,之后便会产生大量的“作战信使”(E6/E7 mRNA)。这些信使会破坏人体指令的下达,于是,病毒开始“攻城略地”,在宫颈中“烧杀抢夺”。宫颈细胞在摧残中逐渐发生病变,慢慢地由低级别病变发展为高级别病变,最终导致宫颈癌。因此,E6/E7 mRNA的过量产生是病毒开始致病的分子信号。
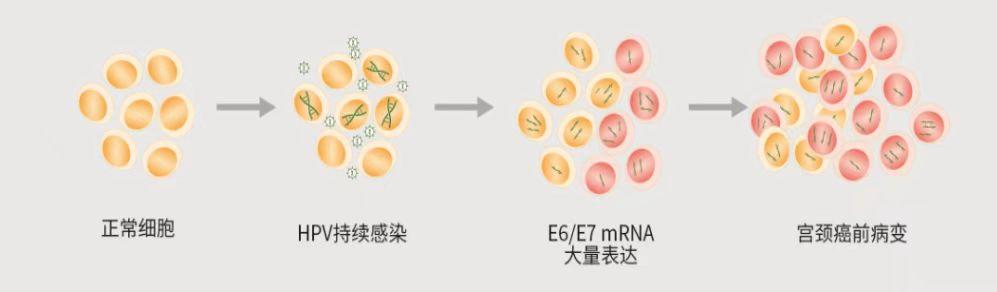 图4 版权图片 不授权转载
图4 版权图片 不授权转载
宫颈癌前病变时,女性通常没有明显的症状和体征,单凭肉眼观察无法诊断,需要依靠专业的筛查技术。由于感染高危型HPV后也不一定发展为宫颈癌,所以单纯检测是否感染高危型HPV是远远不够的,还需准确识别出那些会发展为癌症的人群,对其进行更精准的疾病管理。现在,最新的HPV E6/E7 mRNA检测方法可以大大提高筛查效率,检测女性的宫颈细胞中是否有“作战信使”(HPV E6/E7 mRNA),并进一步了解感染HPV病毒的状态,判断体内的HPV病毒是“路过”,还是打算“安营扎寨”。
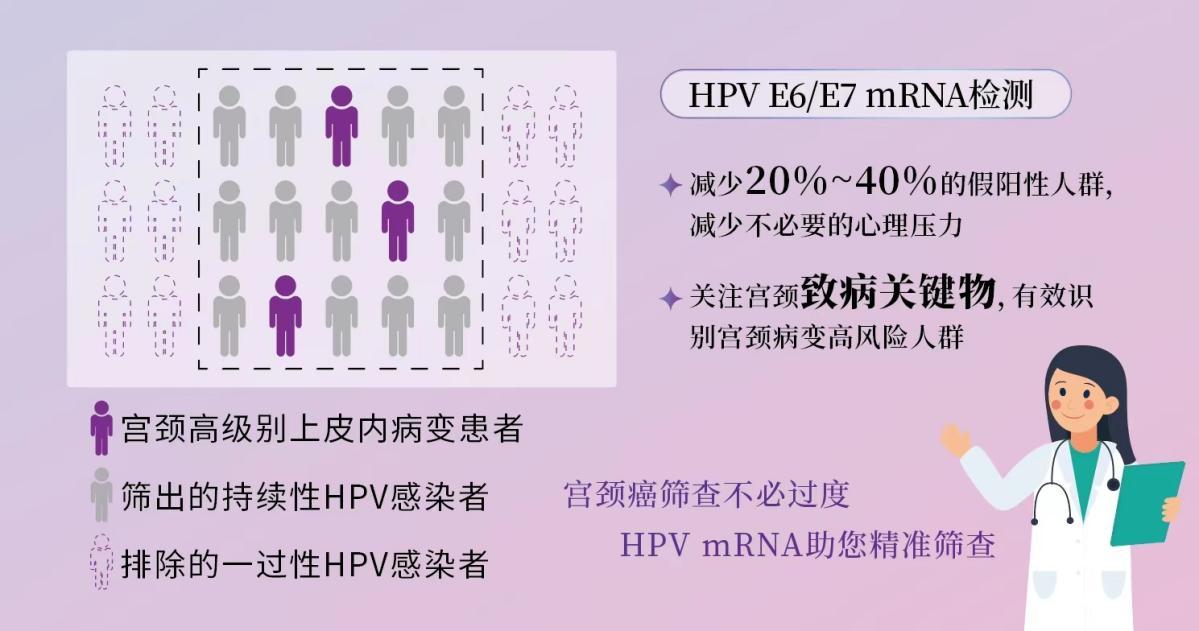
图5 版权图片 不授权转载
事实上,只有少数持续感染者可能发展为宫颈癌,并且这个过程一般需要5~12年,所以有足够的时间去发现并阻断宫颈癌的发生和发展。早期发现宫颈病变非常重要,早期宫颈癌治疗后的5年生存率可达90%。因此,越早发现宫颈中的HPV E6/E7 mRNA,就可以越早识别癌变风险,做到早发现、早诊断、早治疗。
HPV E6/E7 mRNA检测技术可以检测出14种高危HPV病毒的致病基因中E6和E7是否过量表达,不仅可以评估宫颈病变的发生风险及进展趋势,还可以评估宫颈癌患者的预后。当然,在宫颈病变发展过程中,会伴随宫颈细胞形态上的改变,所以,临床还会使用液基细胞学检查来观察宫颈细胞的形态特征,以此判断宫颈病变的程度。液基细胞学检查是通过采集宫颈上皮细胞样本,将其制作成细胞涂片并在显微镜下观察细胞形态的病理学检测技术,可以发现早期宫颈癌前病变,也是目前临床广泛采用的一种宫颈细胞学检测技术。
HPV E6/E7 mRNA检测联合液基细胞学检查是筛查HPV的黄金组合,可以一次取样同时进行2项检测,不仅能评估宫颈细胞目前是否有病变及目前病变的程度,还可以通过致癌蛋白合成情况预测病变接下来的发展趋势,是一种经济实惠的检测组合。

图6 版权图片 不授权转载
其实,宫颈癌相对来讲并没有那么可怕,它是目前病因非常明确,可早预防、早发现的癌症,有些人在癌前病变阶段也有转归的可能,只有及时识别风险才能及时应对。建议9~45岁女性注射HPV疫苗,25岁以上的女性朋友们要每3~5年进行一次宫颈癌筛查,可以最大限度地远离宫颈癌!

来源: 中华医学会
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中华医学会
中华医学会 
