什么是卒中?
卒中,俗称“中风”,是一种急性脑血管疾病,是由于脑部血管突然破裂或因血管阻塞导致血液不能流入大脑而引起脑组织损伤的一组疾病。通常分为缺血性和出血性两大类。
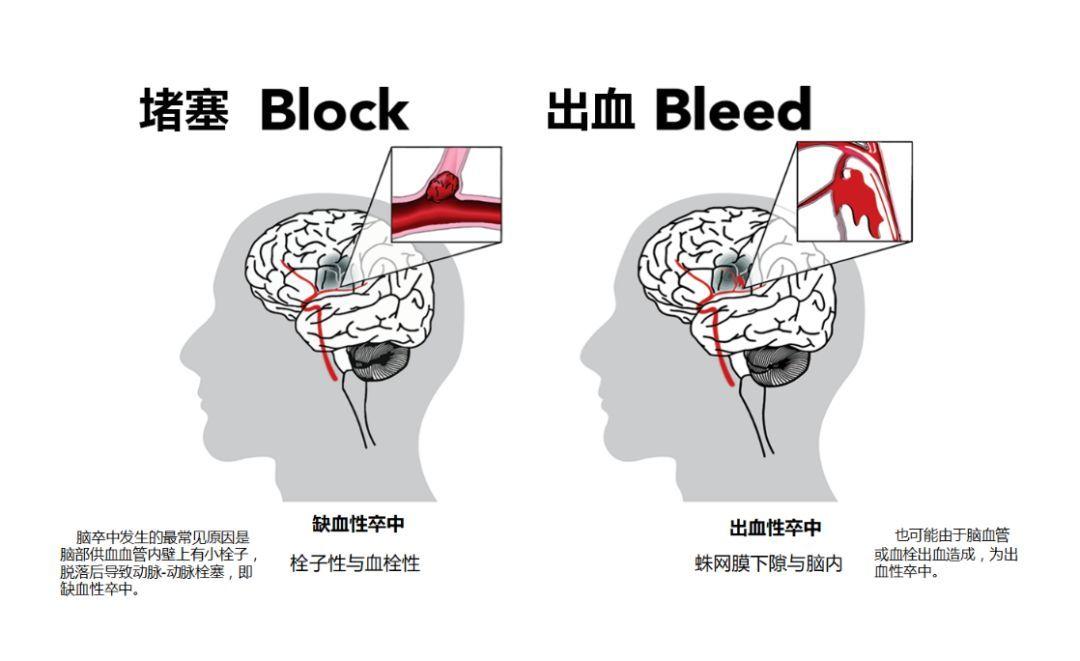
缺血性卒中,又称脑梗死,是由于脑部动脉发生狭窄或堵塞,导致脑部缺血缺氧而引起的。占卒中的80%以上。
出血性卒中,又称脑出血,是由于脑部动脉发生破裂,导致血液渗入或积聚在脑组织内或外而引起的。占卒中的20%左右。
卒中有什么危害?
卒中具有发病率高、复发率高、致残率高、死亡率高及经济负担高的“五高”特点,是威胁国民健康的主要慢性非传染性疾病之一。

卒中发病急、病情进展迅速,可导致肢体瘫痪、语言障碍、吞咽困难、认知障碍、精神抑郁等,严重影响患者生活质量,给家庭和社会造成巨大负担。
卒中是中国第一大死亡原因。每年190余万人因卒中死亡。40岁以上居民首次卒中标化发病率平均每年增长8.3%。年龄≥40岁居民卒中标化患病率由2012年的1.89%上升至2018年的2.32%,推算年龄≥40岁居民卒中现患人数1318万。
卒中还有明显的年轻化趋势。据统计,我国25~44岁青壮年人群的缺血性卒中发生率为每10万人口34.5例,出血性卒中发生率为每10万人口12.7例。
卒中的危险因素有哪些?
卒中可防可治。可干预的危险因素包括高血压、糖尿病、血脂异常、房颤、吸烟、酒精摄入、不合理膳食、超重或肥胖、运动缺乏、心理因素等。
高血压是引起缺血性和出血性卒中的最主要原因。控制好血压可以降低50%以上的缺血性和40%以上的出血性卒中风险。
糖尿病会导致动脉硬化和微循环障碍,增加缺血性卒中风险2~4倍。
血脂异常会促进动脉粥样硬化形成,增加缺血性卒中风险1.5~2倍。
房颤是心源性栓塞的最常见原因,增加缺血性卒中风险5倍以上。
吸烟会损伤内皮细胞,增加动脉粥样硬化和凝血倾向,增加缺血性和出血性卒中风险1.5~3倍。
酒精摄入过多会引起高血压、心律失常和凝血功能异常,增加缺血性和出血性卒中风险1.5~3倍。
不合理膳食会导致营养不均衡和能量过剩,增加高血压、高血糖、高血脂等代谢紊乱的风险。
超重或肥胖会增加心肌耗氧量和心输出量,增加高血压、高血糖、高血脂等代谢紊乱的风险。
运动缺乏会导致体重增加和心肺功能下降,增加高血压、高血糖、高血脂等代谢紊乱的风险。
心理因素如应激、抑郁、焦虑等会影响神经内分泌系统和自主神经系统平衡,增加高血压、心律失常等心血管事件的风险。
如何进行自我评估和筛查?
简单易行的“8+2”评分法来评估个人患有或发生过“8”项主要、“2”项次要。
“8”是指高血压、血脂异常、糖尿病、吸烟、心房颤动、超重或肥胖、缺乏运动。
“2”是指高同型半胱氨酸和高敏C反应蛋白,这两项指标与动脉粥样硬化和炎症反应有关,也是卒中的危险因素。
每一项危险因素都有相应的分值,分值越高,患卒中的风险越大。具体评分方法如下:

如果你的评分在3分以上,建议你定期到医院进行专业的筛查和评估,以及必要的干预措施。
如何进行卒中的急救?
卒中是一种需要紧急处理的疾病,时间就是生命,时间就是脑。如果能在发病后4.5小时内到达医院并接受溶栓治疗,可以显著提高患者的生存率和生活质量。因此,我们要学会识别卒中的征兆,并及时拨打120求救。
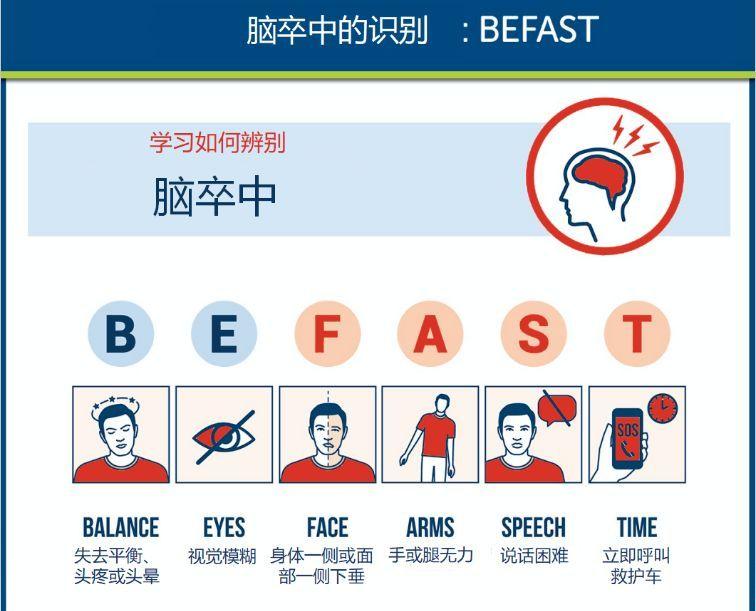
根据国际上通用的B-E-F-A-S-T法则,我们可以通过以下六个方面来判断是否发生了卒中:
B(Balance):平衡是否失调?是否感觉头晕、站立不稳、走路摇摆?
E(Eyes):视力是否模糊?是否出现双眼或单眼视物不清、黑影遮挡、视野缺损等?
F(Face):面部是否歪斜?是否出现一侧面部无力、口角歪斜、笑容不对称等?
A(Arm):手臂是否无力?是否出现一侧手臂无力、不能抬起或下垂等?
S(Speech):语言是否障碍?是否出现说话含糊不清、语无伦次、听不懂别人说话等?
T(Time):时间就是生命。如果以上任何一个症状出现,请立即拨打120,并告诉救护人员可能是卒中。
在等待救护车到来的过程中,我们还可以做一些简单的急救:
让患者保持安静,避免情绪激动或剧烈活动。
让患者取舒适的体位,一般为半坐位或侧卧位,头部稍微抬高,保持呼吸道通畅。
解开患者领带、衣领等束缚性衣物,保持衣物适度松紧。
清除患者口腔内的食物、唾液等异物,防止误吸或窒息。
观察患者的意识状态、呼吸情况、皮肤颜色等生命体征,随时准备进行心肺复苏。
不要给患者喂水或吃药,以免加重病情或造成误吸。
不要随意按摩患者的肢体或穴位,以免导致血栓移位或出血加重。
不要盲目使用偏方或民间药物,以免延误最佳治疗时机。
总结
卒中是一种常见且危重的脑血管疾病,给患者和家庭带来巨大的身体、心理和经济负担。我们应该重视卒中的预防和干预,控制好自身的危险因素,养成健康的生活方式。同时,我们也要学会识别卒中的征兆,并掌握正确的急救方法,争取抢救黄金时间,提高患者的生存率和生活质量。
来源: 中国卒中学会


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中国卒中学会
中国卒中学会 
