作者:杨月明 佛山市第一人民医院 副主任医师
审核:王 刚 四川省妇幼保健院 主任医师
“子宫是一个女性的根本”这一说法并不夸张。子宫具有生育、产生月经、调节体内激素、保护卵巢等功能,对女性来说确实是举足轻重。
子宫分为子宫体和子宫颈两部分。子宫颈是一个“哑巴器官”,没有痛觉神经,却承担守护子宫健康的重任。由于各种原因,子宫颈总是时不时被细菌“钻空子”,一旦细菌通过子宫颈侵入子宫,很容易引起子宫疾病,严重时甚至要切除子宫。
一、什么是子宫切除术
子宫切除术就是将子宫部分或全部从其正常的部位移除,通常又称为子宫摘除术,是一种常见的治疗各种子宫良、恶性病变的方法。

(版权图片 不授权转载)
根据子宫切除的范围子宫切除术分为全子宫切除术、次全子宫切除术、根治性子宫切除术和改良根治性子宫切除术。
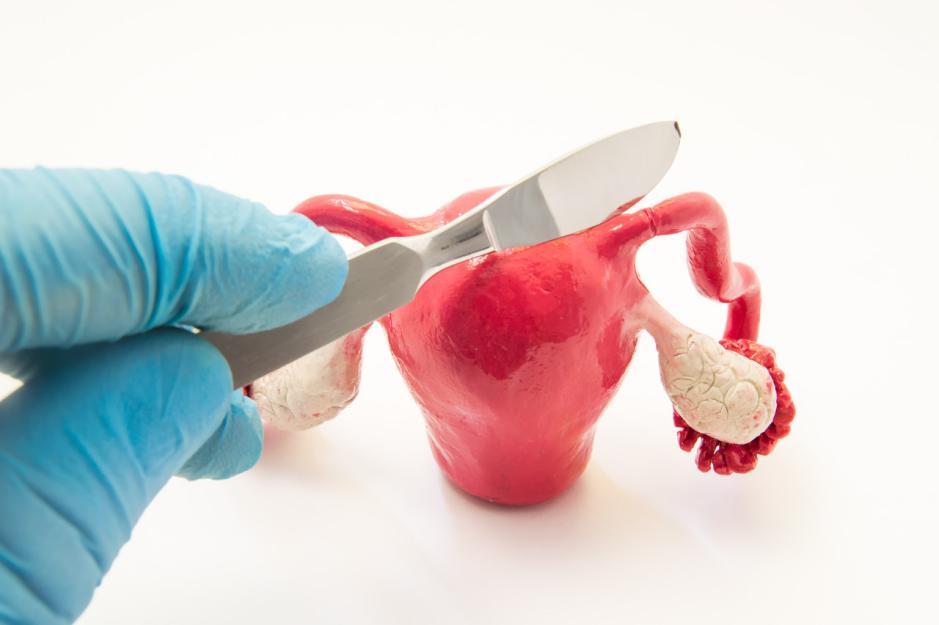
1. 全子宫切除术:通常意义上的全子宫切除术的切除范围包括全部的子宫体和子宫颈,其手术适应证为子宫体或子宫颈良性疾病,子宫内膜、子宫颈的癌前病变,以及一部分早期子宫恶性肿瘤。子宫切除时通常建议同时切除双侧输卵管,防止输卵管发生病变,但具体视患者的情况保留或切除单侧或双侧卵巢。
全子宫切除术又分为筋膜内子宫切除术和筋膜外子宫切除术,传统的全子宫切除术是指后者。与传统的全子宫切除术相比,筋膜内子宫切除术的切除范围是子宫体和子宫颈管内膜、肌层及移行带,该术式保留了子宫颈筋膜、盆底及阴道的完整性,减少了对术中周围脏器的损伤,降低了并发症的发生率等,同时还可以防止术后子宫颈残留部分发生良性病变或癌变,也不影响性激素对生殖器官的调节功能,该手术主要适用于子宫良性病变的年轻患者。
(版权图片 不授权转载)
2. 次全子宫切除术:该术式只切除子宫体,保留子宫颈及与其相连接的盆底韧带等组织,又称为“子宫颈上子宫切除”。相对于全子宫切除术,次全子宫切除术的适用范围小,仅适用于子宫体良性疾病的患者。盆底肌是骨盆最底部的一组肌肉群,负责支撑盆腔中子宫、膀胱、小肠、直肠等器官的正常运转。由于手术不需要切除子宫颈,也不会切断子宫周围的韧带组织,因而手术相对容易和安全,既不会伤及膀胱、输尿管和直肠,又保留了盆底和阴道的完整性。次全子宫切除术在临床上受到医师和患者的青睐,但由于保留了子宫颈,患者术后有可能会出现与子宫颈相关的疾病,因此再次就诊的概率也会相应升高。
为更好地保留卵巢的血液供应和维系相对完好的卵巢功能,近年来有学者尝试了一种新的次全子宫切除术,即保留子宫动脉上行分支血管的次全子宫切除术。该手术操作相对复杂,保留下来的子宫动脉上行分支血管并非都能保持通畅,甚至有时为保留血管而不得不残留一部分子宫体,导致疾病治疗不彻底和术后复发的风险增加,因此临床应用并不广泛。
3. 根治性子宫切除术:根治性子宫切除术是最具代表性的妇科肿瘤手术,除了要求子宫全切外,还需要切除子宫周围的组织,包括子宫旁4 cm的组织及1/3~1/2的阴道,须符合切除的边缘距离肿瘤边缘不少于4 cm的手术原则。
4. 改良根治性子宫切除术:主要用于深层浸润性子宫内膜异位症。子宫内膜异位症是指原本生长在子宫腔内的内膜细胞经由输卵管进入盆腔异位生长。改良根治性子宫切除术是根治性子宫切除术的改良版,要求切除子宫和子宫旁的组织、骶韧带及阴道至少2 cm。
无论何种子宫切除术,都可以通过传统的开腹手术、经阴道手术、经腹腔镜手术来完成,各种手术路径各有其适应证,且各有优、缺点。在这几种切除术中,传统的开腹手术适应范围较广,操作较容易,但手术创伤大,出血量较多,术后恢复较慢,容易留下较大的手术瘢痕,影响美观。相比之下,腹腔镜手术和经阴道手术因其微创兼具美容效果倍受患者和医师认可,已经成为各种子宫切除术的主流手术方式。
(版权图片 不授权转载)
二、子宫切除术会造成哪些后遗症
对于绝大多数女性,子宫切除后并不会留下什么后遗症,但也有部分患者由于手术质量不高,术后恢复欠佳,内分泌紊乱,加上受术中、术后并发症的影响,出现了一些后遗症,主要包括以下3个方面。
1 .抑郁状态 主要与切除卵巢,导致术后雌激素处于低水平有关。
2. 泌尿系统症状 如尿失禁、尿频、尿急、尿痛等一系列尿路刺激征,主要原因仍与卵巢切除后的低雌激素状态有关。
3. 性功能减退 主要表现在性欲减退或性活动频率减少、性高潮困难及生殖器官感觉减退等。原因与低雌激素状态和心理因素有关。
子宫是女性生命之源,也是美丽之源。无论多大年纪,我们都要注意保护自己的子宫。在日常生活中一定要保持心情愉悦,注意清洁卫生,平时尽量不要吃生冷寒性的食物,多吃一些补气暖身的食物,加强锻炼身体,促进血液循环。如果出现子宫方面的问题,千万别掉以轻心,及时到正规医院就诊。

来源: 中华医学会
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中华医学会
中华医学会 
