杜氏利什曼原虫又称黑热病原虫。由白蛉传播,寄生于人及其他哺乳动物的巨噬细胞内,引起内脏利什曼病,又称黑热病。
杜氏利什曼原虫的无鞭毛体主要寄生在肝、脾、骨髓、淋巴结等器官的巨噬细胞内,常引起全身症状,如发热、肝脾肿大、贫血、鼻衄等。在印度,患者皮肤常有暗的色素沉着,并有发热故又称kala-azar,即黑热的意思(黑热病)。因其致病力较强,如不治疗常因并发症而死亡。病死率可高达90%以上。
杜氏利曼原虫属于原生动物门鞭毛纲。
形态无鞭毛体 又称利杜体,寄生于哺乳动物的巨噬细胞内。虫体卵圆形,大小为(2.9-5.7) μm × (1.8-4.0)μm。瑞氏染液染色后,细胞质呈淡蓝或深蓝色,内有一个较大的红色或淡紫色圆形核。动基体位于核旁,着色较深,细小杆状,虫体前端从颗粒状基体发出一条根丝体 。1
又称利杜体,寄生于哺乳动物的巨噬细胞内。虫体卵圆形,大小为(2.9-5.7) μm × (1.8-4.0)μm。瑞氏染液染色后,细胞质呈淡蓝或深蓝色,内有一个较大的红色或淡紫色圆形核。动基体位于核旁,着色较深,细小杆状,虫体前端从颗粒状基体发出一条根丝体 。1
前鞭毛体寄生于白蛉的消化道内。成熟的虫体呈校形,长1.3-15.9μm,核位于虫体中部。动基体在前部。基体在动基体之前,由此发出一根鞭毛游离于虫体外。活前鞭毛体运动活泼,在培养基内常以虫体前端鞭毛聚集成团,排列成菊花状。1
生活史在白蛉体内发育当雌性白蛉(传播媒介)叮刺患者或被感染的动物时,血液或皮肤内含无鞭毛体的巨噬细胞被吸入胃内,24 h后无鞭毛体发育为早期前鞭毛体,48 h后发育为短粗的前鞭毛体或梭形前鞭毛体。体形从卵圆形逐渐变为宽梭形或长度超过宽度3倍的梭形,此时鞭毛也由短变长。至第3天、第4天出现大量成熟前鞭毛体,长11. 3--15.9μm(有时可达20μm),活动力明显加强,并以纵二分裂法繁殖。分裂时,基体、动基体及核首先分裂,然后虫体自前向后逐渐一分为两个子体。在数量激增的同时,逐渐向白蛉前胃、食管和咽部移动。1周后具感染力的前鞭毛体大量聚集在口腔及喙。当白蛉叮刺健康人时,前鞭毛体即随白蛉唾液进入人体。2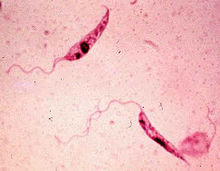
在人体内发育感染前鞭毛体的雌性白蛉叮吸人体或哺乳动物时,前鞭毛体即可随白蛉分泌的唾液进入其体内。一部分前鞭毛体被多形核白细胞吞噬消灭,一部分则进入巨噬细胞。前鞭毛体进入巨噬细胞后逐渐变圆,失去其鞭毛的体外部分,向无鞭毛体期转化。同时巨噬细胞内形成纳虫空泡。此时巨噬细胞的溶酶体与之融合,使虫体处于溶酶体的包围之中。无鞭毛体在巨噬细胞的纳虫空泡内不但可以存活,而且进行分裂繁殖,最终导致巨噬细胞破裂。游离的无鞭毛体又进入其他巨噬细胞,重复上述增殖过程。2
致病性人体感染杜氏利什曼原虫后,潜伏期可短于10天或长于1年,但通常为2~4个月,可出现全身性症状和体征。内脏利什曼病一般开始缓慢,具有低热和精神不适。以后出现进行性消瘦和贫血,白细胞及血小板减少,血清丙种球蛋白明显增高,白/球蛋白比率倒置,蛋白尿和血尿。由于血小板减少,患者常发生鼻出血、牙龈出血等症状。体检可见肝、脾、淋巴结肿大,腹部因肝、脾肿大而膨出,晚期患者面部两颊有时出现色素沉着。由于全血细胞减少,免疫受损,易并发各种感染性疾病,如肺炎等,常可导致患儿死亡。急性粒细胞缺乏症是内脏利什曼病的另一严重并发症,患者如不及时治疗,病情不断恶化,多数在患病后1-2年内并发其他疾病而死亡。
有些病例可急性发作,常有寒战、发热,呕吐,可在短期(6~12个月)内死亡,伴随症状有水肿、黏膜出血、呼吸困难、腹泻。轻型病例可存活多年,也有自愈病例报道。
人体对杜氏利什曼原虫无先天免疫力,内脏利什曼病多见于婴儿及儿童。患者经特效药物治疗后,痊愈率较高,一般不会再次感染,可获得终身免疫。2
在我国内脏利什曼病有下列特殊临床表现。
1.后黑热病皮肤利什曼疹 部分内脏利什曼病患者在用锑剂治疗过程中,或在治愈后数年甚至十余年后可发牛皮肤利什曼病,患者在面部、颈部、四肢或躯干等部位出现许多含有利什曼原虫的皮肤结节,结节呈大小不等的肉芽肿,或呈暗色丘疹状,常见于面部及颈部,有的酷似瘤型麻风,称后黑热病皮肤利什曼疹( post-kala-azar dcrmal lcishmanoid)。该型大多分布于我国平原地区,更常见于印度、苏丹。2
2.淋巴结型利什曼病淋巴结型利什曼病(lymph glands visccral lcishmaniasis)患者的特征是无内脏利什曼病病史,但有局部淋巴结肿大,常大小不一,位较表浅,无压痛,无红肿,嗜酸性粒细胞增多。淋巴结活检可在类上皮细胞内查见无鞭毛体。多数患者一般情况良好,少数可有低热和乏力,肝、脾很少触及,嗜酸性粒细胞常增多。本病患者多数可以自愈。2
3.皮肤利什曼病皮肤利什曼病( cutaneous leishmaniasis)常发生皮肤溃疡,溃疡中常有脓液流出。如溃疡发生在肘、膝及手腕关节部位时,可使患者丧失部分劳动能力;继发感染后,可引发淋巴管炎。面部皮肤溃疡愈合后可残留瘢痕。在克拉玛依,皮肤利什曼病患者有时可出现结节性痒疹样皮肤损害,皮损部位奇痒难忍,搔破后又极易发生感染。患者以青壮年为主,媒介为硕大白岭吴氏亚种,其病原尚不清楚。2
免疫利什曼原虫在巨噬细胞内寄生和繁殖,其抗原可在巨噬细胞表面表达。宿主对利什曼原虫的免疫应答属细胞免疫,效应细胞为激活的巨噬细胞,通过细胞内产生的活性氧杀伤无鞭毛体。借助内含无鞭毛体巨噬细胞的坏死,达到清除虫体的这种现象在皮肤利什曼病表现明显。近年来研究结果提示,抗体也参与宿主对利什曼原虫的免疫应答。
由于利什曼原虫虫种(或亚种)的不同,以及宿主免疫应答的差异,利什曼病出现复杂的免疫现象。一类有自愈倾向,另一类无自愈倾向。热带利什曼原虫引起的东方疖属前者,黑热病则属后者。无自愈倾向的黑热病患者出现免疫缺陷,易并发各种感染性疾病,例如病毒、细菌、螺旋体、原虫、蠕虫等各种病原生物感染。并发症是造成黑热病患者死亡的主要原因,当治愈后这种易并发感染的现象则随之消失。由此可见杜氏利什曼原虫感染不仅伴随有特异性细胞免疫的抑制,而且还可能导致机体对其它抗原产生细胞免疫和体液免疫反应能力的降低,即非特异性免疫抑制。免疫力低下的原因,可能与原虫繁殖快速、产生抗原过多以及机体处于免疫无反应(anergy)状态有关。
患者经特效药物治疗后,痊愈率较高,而且一般不会再次感染,可获得终生免疫。
实验诊断病原检查1.穿刺检查
(1)涂片法:常用骨髓穿刺物作涂片、染色、镜检,原虫检出率为80%~900/。淋巴结穿刺应选取表浅、肿大者,检出率为46%-87%。也可做淋巴结活检。脾穿刺检出率较高,可达90. 6% -99.3%,但不安全,一般少用。
(2)培养法:将上述穿刺物接种于NNN培养基,置22-25℃温箱内。经1周,若培养物中查见运动活泼的前鞭毛体,则判为阳性结果。培养过程应注意严格无菌操作。
(3)动物接种法:穿刺物接种于易感动物(如地鼠、黄鼠、BALB/c小鼠等),1~2个月后取肝、脾作印片或涂片,Wright染液染色,镜检。
2.皮肤活组织检查在皮肤结肖处用消毒针头刺破皮肤,取少许组织液,或用手术刀刮取少许组织作涂片、染色、镜检。2
免疫诊断法包括检测血清抗体和血清循环抗原等方法。
1.检测血清抗体如间接血凝试验(IHA)、酶联免疫吸附试验(ELISA)、对流免疫电泳(CIE)、直接凝集试验、间接荧光试验(IF)等,阳性率高,假阳性率也较高。近年来,用分了牛物学方法获得纯抗原,降低了假阳性率。
2.检测血清循环抗原 单克隆抗体抗原斑点试验(McAb - AST)用于诊断内脏利什曼病,阳性率高,敏感性、特异性、重复性均较好,仅需微量血清即可,还可用于疗效评价。2
分子生物学方法用PCR、kDNA探针杂交法及Dip-stick法检测杜氏利什曼病取得较好的效果。但这些方法目前尚不能普遍推行。2
流行分布杜氏利什曼原虫分布很广,亚、欧、非、拉丁美洲均有本病流行。主要流行于印度及地中海沿岸国家。在我国,黑热病流行于长江以北的广大农村中,包括山东、河北、天津、河南、江苏、安徽、陕西、甘肃、新疆、宁夏、青海、四川、山西、湖北、辽宁、内蒙古及北京等17个省、市、自治区。建国后,开展了大规模的防治工作,取得了显著成绩。近年来主要在甘肃、四川、陕西、山西、新疆和内蒙古等地每年有病例发生,病人集中于陇南和川北。另外新疆、内蒙古都证实有黑热病的自然疫源地存在。近来,对我国山丘疫区和平原疫区利什曼原虫分离株的分子核型、基因组DNA基因型分析的研究表明,我国利什曼原虫虫种复杂。新疆克拉玛依亦有皮肤利什曼病的报告,病原体为婴儿利什曼原虫(L. infantum,LI)或者叫杜氏利什曼原虫婴儿亚种(L. donovani ,infantum),硕大白蛉吴氏亚种为其媒介。
流行环节(1)传染源:病人、病犬以及某些野生动物均可为本病的传染源。
(2)传播途径:主要通过白蛉叮刺传播,偶可经口腔粘膜、破损皮肤、胎盘或输血传播。经流行病学调查,在我国,传播媒介有以下四种白蛉:①中华白蛉(Phlebotomus chinesis):为我国黑热病的主要媒介,分布很广,除新疆、甘肃西南和内蒙古的额济纳旗外均有存在;②长管白蛉(P. longiductus):仅见于新疆;③吴氏白蛉(P. Wui):为西北荒漠内最常见的蛉种,野生野栖;④亚历山大白蛉(P. alexandri):分布于甘肃和新疆吐鲁番的荒漠。
易感人群人群普遍易感,但易感性随年龄增长而降低。病后免疫力持久。
杜氏利什曼原虫病属人兽共患病。除人与人之间传播外,也可在动物与人,动物与动物之间传播。我国黑热病的分布与白蛉的地理分布相一致。有人认为与土壤的理化性质有关,长江以北主要是碱性土壤,中华白蛉的分布面广,量大;而长江以南主要是酸性土壤,中华白蛉极为罕见。
根据传染源的差异,黑热病在流行病学上可大致分为三种不同的类型,即人源型、犬源型和自然疫源型,分别以印度、地中海和亚细亚荒漠内的黑热病为典型代表。我国幅员辽阔,黑热病的流行又广,从流行区的地势、地貌区分,可分成平原、山丘和荒漠三种不同的疫区。它们在流行历史、寄生虫与宿主的关系以及免疫等方面,存在明显的差异,在流行病学上各有其特点。归纳如下:
(1)人源型:多见于平原,分布在黄淮地区的苏北、皖北、鲁南、豫东以及冀南、鄂北、陕西关中和新疆南部的喀什等地。主要是人的疾病,可发生皮肤型黑热病,犬类很少感染,病人为主要传染源,常出现大的流行。患者以年龄较大的儿童和青壮年占多数,婴儿极少感染,成人得病比较多见。传播媒介为家栖型中华白蛉和新疆的长管白蛉。
(2)犬源型:多见于西北、华北和东北的丘陵山区,分布在甘肃、青海、宁夏、川北、陕北、冀东北、辽宁和北京市郊县。主要是犬的疾病,人的感染大多来自病犬,病人散在,一般不会形成大的流行。患者多数是10岁以下的儿童,婴儿发病率较高;成人很少感染。传播媒介为近野栖或野栖型中华白蛉。
(3)自然疫源型:分布在新疆和内蒙古的某些荒漠地区,亦称荒漠型。主要是某些野生动物的疾病。当人进入这些地区可发生黑热病。患者几乎全是幼儿。外地成人如受感染,可发生淋巴结型黑热病。传播媒介为野栖蛉种,主要是吴氏白蛉,亚历山大白蛉次之。
有些地区,还可见到上述各种类型的中间过渡型。在西北犬源型黑热病流行的山丘地区,很可能同时存在自然疫源型,犬的感染可来自某些野生动物中的保虫宿主。
防治1.病原治疗
(1)首选药物::五价锑化合物(pentavalent antimonials),对利什曼原虫有很强的杀伤作用。包括葡萄糖酸锑钠(斯锑黑克)和葡糖胺锑(甲基葡胺锑),葡萄糖酸锑钠低毒高效,疗效可达97.4%。近年来报告,应用脂肪微粒结合五价锑剂治疗黑热病获好疗效,治愈迅速。
(2)非锑剂:包括戊脘脒(喷他脒)(pentamidine),二脒替(司替巴脒)(stilbamidine)等。具有抗利什曼原虫活力,但药物毒性大,疗程长,故仅用于抗锑病人。
2.脾切除治疗 药物治疗无效、脾高度肿大,伴有脾功能亢进者,可考虑脾切除治疗。
3.预防 在流行区采取查治病人,杀灭病犬和消灭白蛉的综合措施是预防黑热病的有效办法。除了查治病人以外,捕杀和控制病犬对犬源型疫区尤其重要,但对丘陵山区犬类的管理确有一定的困难,需寻找有效的措施加以控制。在平原地区采用杀虫剂二二三室内滞留喷洒或闭门烟熏杀灭中华白蛉,可有效阻断传播途径。在山区、丘陵及荒漠地区对野栖型或偏野栖型白蛉,采取避蛉,驱蛉措施,以减少或避免白蛉的叮刺。
另外,自然疫源性流行区的疫源分布和保虫宿主等问题仍有待查清,其防治对策也需研究完善。
本词条内容贡献者为:
赵磊 - 副教授 - 中国农业大学


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助

