作者:李翔 中部战区总医院
胡小漫 中部战区总医院
审核:屈 磊 中部战区总医院 副主任医师
胡振红 中部战区总医院 主任医师
在呼吸科门诊或者病房,经常能听到患者这样提问:“医生,做无痛支气管镜需要全身麻醉,这样会不会增加手术风险?”,这类担忧源于对麻醉安全的普遍关注。实际上,无痛电子支气管镜检查(简称“无痛支气管镜”)是一项结合麻醉学与呼吸内镜技术的成熟诊疗方法,其安全性已得到大量临床实践验证。本文将为您揭开这场“睡眠之旅”的真相。
一、无痛支气管镜:从“痛苦记忆”到“舒适医疗”的跨越
传统的支气管镜检查,通常在对咽喉部喷洒麻醉药物后,患者需在清醒状态下接受操作。过程中,镜体经过声门时容易引发剧烈呛咳、憋气感,部分患者还会因过度紧张、疼痛等出现缺氧、支气管痉挛、血压飙升或心律失常等反应。部分患者因无法耐受而导致检查中断,不仅可能影响疾病的准确诊断,甚至会增加身体损伤的风险。
而无痛支气管镜技术,则通过静脉注射丙泊酚、瑞芬太尼等麻醉药物,使患者进入深度镇静状态,在整个检查过程中全程无知觉,也不会产生抵抗反应。麻醉医生会全程监测患者生命体征,确保患者气道通畅、循环稳定。这种“睡眠之旅”检查模式不仅消除了患者的恐惧心理,更让医生得以在稳定的气道环境中精准操作,有助于提高诊疗过程的安全性、提升微小病变的检出率。举例来说,在对支气管内肿瘤进行消融治疗时,当患者处于“无痛”状态,可以减少因患者频繁咳嗽而引发的正常气道黏膜损伤及出血风险。
二、安全保障:从术前评估到术后监护的全流程管理
无痛支气管镜的安全性源于严格的医疗质量控制体系。
(一)术前评估
1.排除严重心脑血管疾病(如近期心肌梗死、脑卒中)、未控制的高血压、严重心律失常、严重心力衰竭、严重凝血功能障碍、支气管哮喘急性发作等。
2.麻醉医生通常还需通过ASA分级(美国麻醉医师协会分级)评估患者的手术风险,具体分级如下。
(1)ASA Ⅰ级(健康患者):无器质性疾病,心肺功能正常,如20~30岁无基础疾病的年轻人。
(2)ASA Ⅱ级(轻度系统疾病):有轻度基础疾病(如控制良好的高血压、轻度糖尿病),但功能代偿良好,日常活动不受限。
(3)ASA Ⅲ级(严重系统疾病):基础疾病较重(如不稳定型心绞痛、慢性阻塞性肺疾病急性发作期),日常活动明显受限。
(4)ASA Ⅳ级(危及生命的疾病):严重疾病(如急性心肌梗死、多器官功能衰竭),即使不手术预期生存期也有限。
(5)ASA Ⅴ级(濒死状态):无论手术与否,24小时内可能死亡(如严重创伤大出血、脑疝)。
(6)ASA Ⅵ级(脑死亡):确诊为脑死亡。
通常,ASA Ⅰ级或Ⅱ级患者可以安全地进行无痛支气管镜检查,处于稳定状态的ASA Ⅲ或Ⅳ级患者,则可以在充分评估后进行。
(二)术中监测
在无痛支气管镜检查过程中,麻醉医生承担着至关重要的呼吸道管理职责。他们全程持续监测患者的心电图、呼吸、血压、血氧饱和度及呼气末二氧化碳分压等关键生命体征,并常规配备急救药物及除颤仪等设备,以应对可能出现的突发情况。
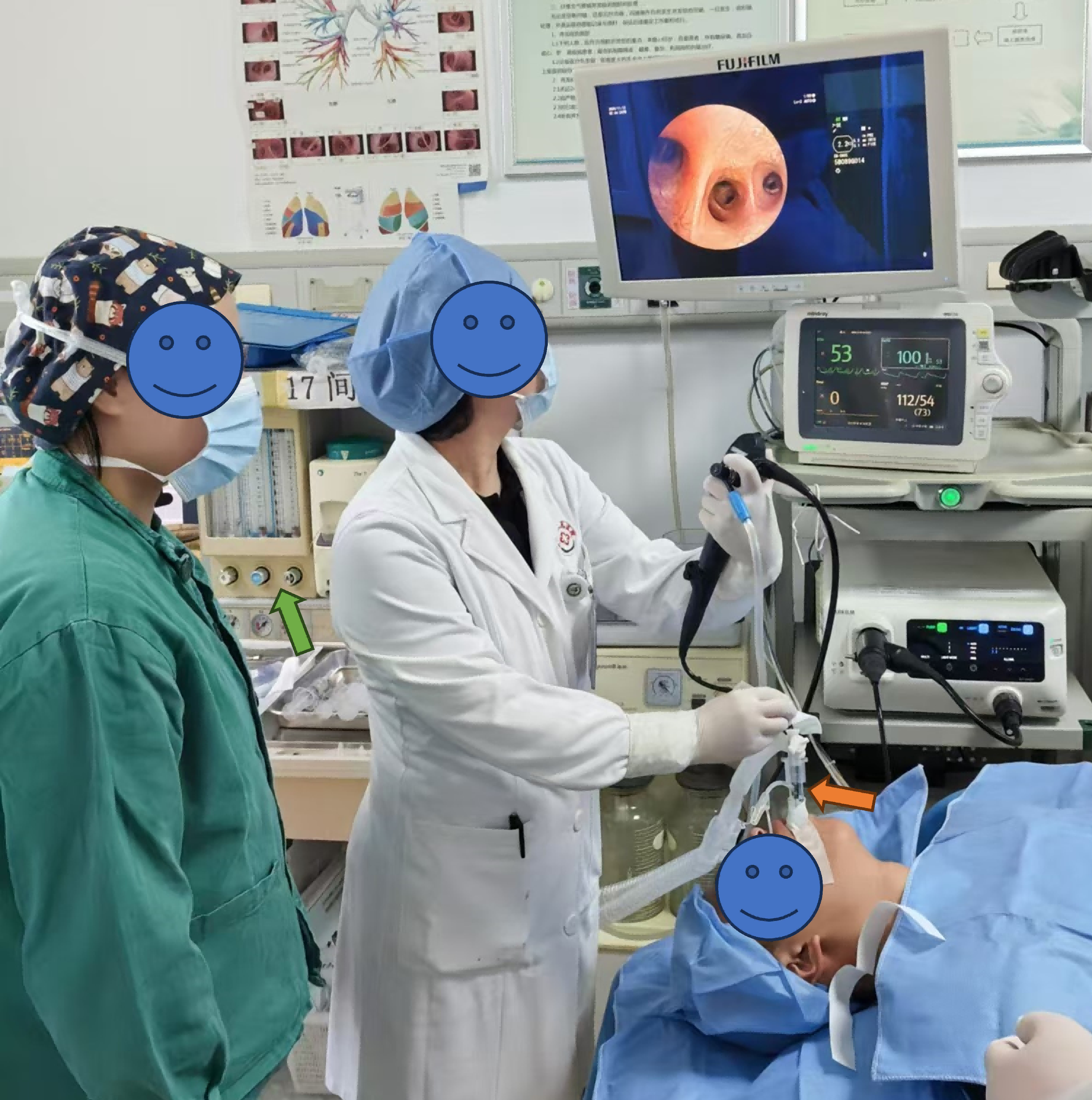
图1 患者在喉罩通气状态下进行无痛电子支气管镜检查
(橙色箭头为喉罩,绿色箭头为麻醉呼吸机)
版权图片 不授权转载
一旦发现患者血氧饱和度下降,可立即通过调整给氧浓度、通气参数或使用支气管扩张剂等改善通气,纠正缺氧,具体给氧与通气支持手段多样,可根据实际情况选择,包括鼻导管给氧、高流量给氧、喉罩通气、气管导管通气等方法。
(三)术后管理
检查后需在复苏室观察至完全清醒,全身麻醉结束6 小时内禁食禁水,以防误吸,24小时内避免驾车、签署法律文件或操作机械。
三、应当如何降低风险?
1.全面告知病史:患者务必如实向医生说明健康状况,包括高血压、糖尿病、心脏病等基础疾病,以及吸烟史、饮酒史、用药情况。
2.遵医嘱用药:慢性病患者需持续用药至手术当日清晨(如降压药)或提前停药(如抗凝药物)。
3.术后密切观察:出现发热、咯血、呼吸困难、胸痛等症状时,及时告知医务人员。
4.特殊人群
(1)老年人:加强术后认知功能监测,预防谵妄。
(2)儿童:注重疼痛管理和心理疏导,避免术后恐惧。
四、哪些人更适合无痛支气管镜?
以下人群可优先考虑无痛检查。
1.精神紧张、恐惧常规支气管镜检查的患者。
2.高度敏感而且不能耐受局部麻醉的患者(如老年或儿童等耐受性差者)。
3.需进行长时间操作(如气道内异物取出)的患者。
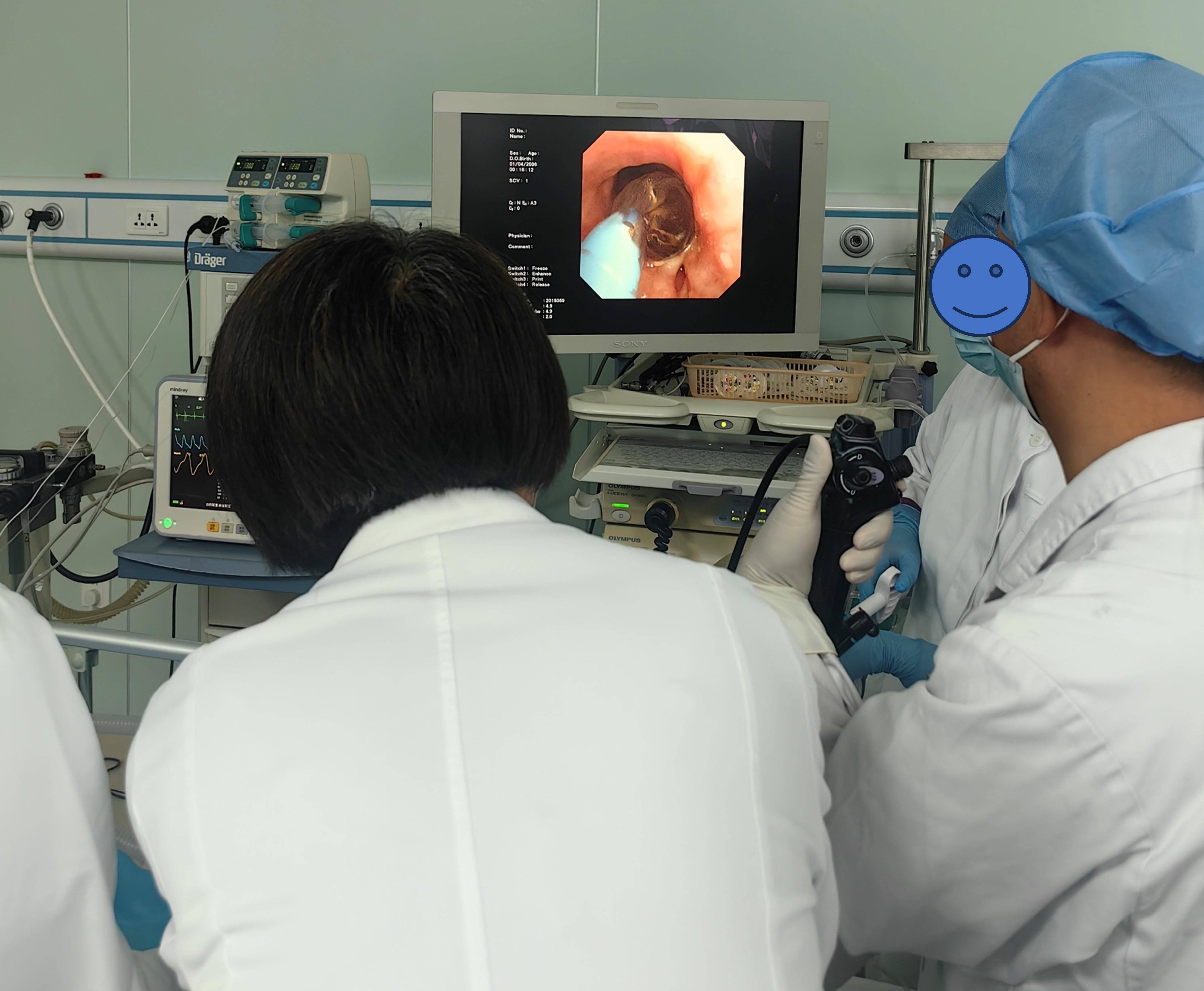 图3 “无痛”状态下对狭窄支气管进行球囊扩张术
图3 “无痛”状态下对狭窄支气管进行球囊扩张术
版权图片 不授权转载
 图3 “无痛”状态下对狭窄支气管进行球囊扩张术
图3 “无痛”状态下对狭窄支气管进行球囊扩张术
版权图片 不授权转载
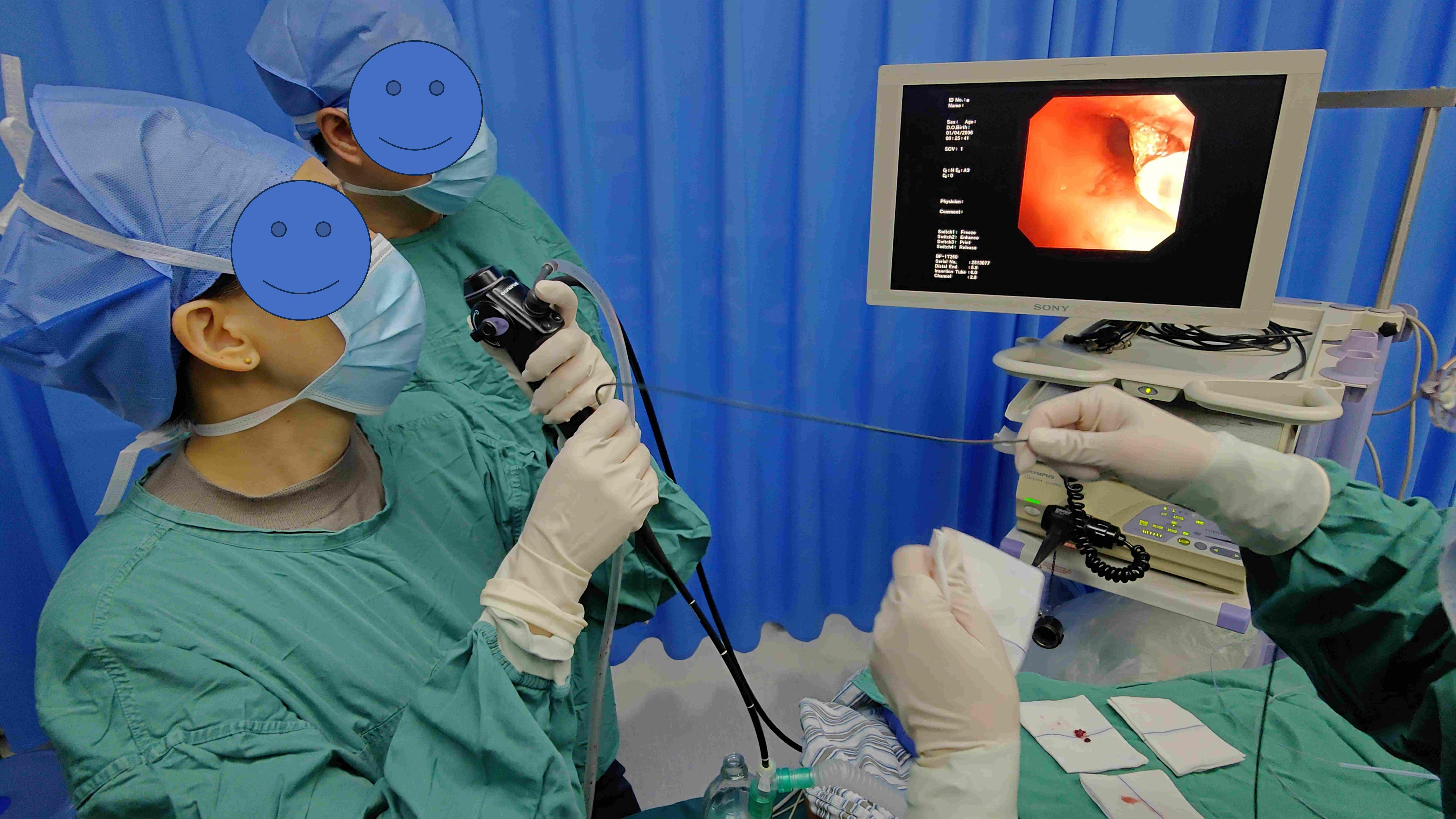 图2 “无痛”状态下对支气管内肿瘤进行消融治疗
图2 “无痛”状态下对支气管内肿瘤进行消融治疗
版权图片 不授权转载
 图2 “无痛”状态下对支气管内肿瘤进行消融治疗
图2 “无痛”状态下对支气管内肿瘤进行消融治疗
版权图片 不授权转载
4.需进行复杂性操作或高风险操作(如大气道肿瘤消融,气管或支气管闭塞再通,气管或支气管狭窄球囊扩张)的患者。
五、结语:科学认知,安心就医
无痛电子支气管镜的“睡眠之旅”,是现代医学对“舒适化医疗”的践行。其安全性建立在麻醉学、呼吸内科学及重症医学的多学科协作基础上。对于符合适应证的患者,无须担忧麻醉风险而拒绝这项关键诊疗手段。当然,任何医疗操作均存在个体差异,术前与医生充分沟通、如实告知病史,是保障安全的重要环节。
参考文献
[1] 邓小明,王月兰,冯艺,等. (支)气管镜诊疗镇静/麻醉专家共识(2020版). 国际麻醉学与复苏杂志,2021,4(8):785-794.
[2]中华医学会呼吸病学分会介入呼吸病学学组. 成人诊断性可弯曲支气管镜检查术应用指南(2019年版). 中华结核和呼吸杂志,2019,42(8):573-590.

来源: 中华医学会
内容资源由项目单位提供


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 中华医学会
中华医学会 
