胡道润 荆州市中心医院 整形美容科
苏争明 宿州市立医院 普外科
很多人都有过长水疱的经历,比如鞋子磨脚、电热毯或热水袋低温烫伤。这种水疱通常会疼,提醒我们哪里受伤了。但在糖尿病患者的脚上会长出一种不疼不痒的水疱,殊不知,这就是非常罕见的“糖尿病性大疱病”,发病率约为0.16 %,易漏诊、误诊,影响治疗效果。
糖尿病性大疱病是糖尿病患者皮肤自发的、非炎症性的水疱,属于糖尿病高危足状态(糖尿病足的前期状态)。这种水疱发生及发展非常迅速,多呈类圆形清亮大疱,主要分布于下肢,常见于糖尿病病程长、血糖控制不佳的老年男性。
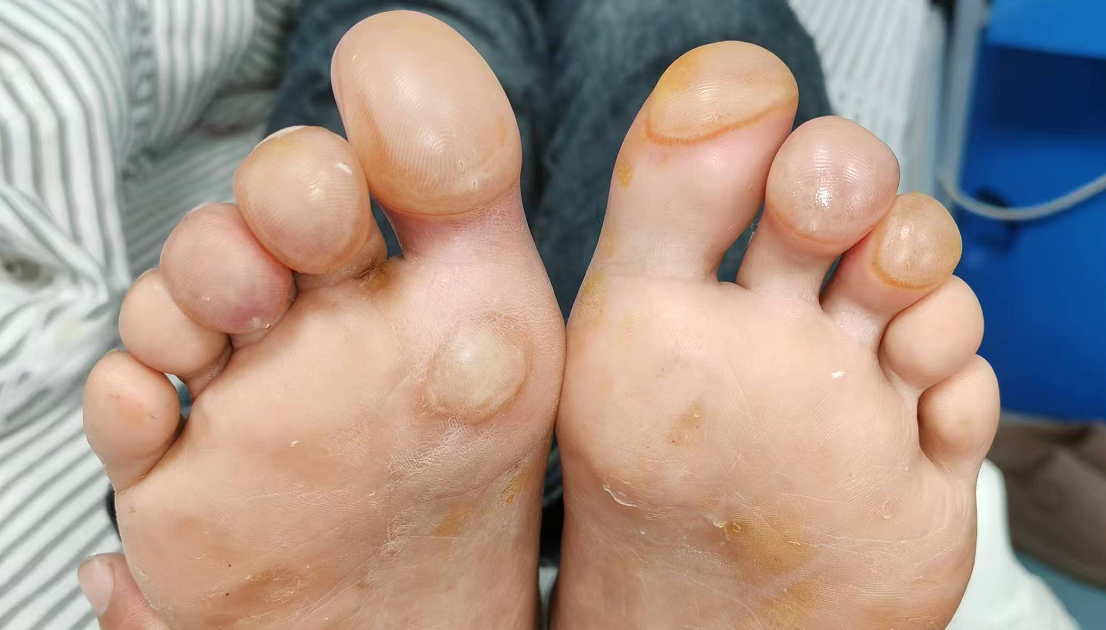
(图为糖尿病性大疱病的足部清亮大疱)
补充知识:糖尿病足是糖尿病的严重并发症之一,具有病程长、易复发、高致残率、高致死率、高治疗成本的特点,会致截趾甚至截肢,最严重时会因脓毒症死亡。
一、为何“安静”的水疱令人感到可怕?
您可以把它想象成身体内部的“无声警报”。
1. 它悄悄的来:一夜之间,在你根本没受伤的脚上,突然冒出一个或几个大水疱,里面是清亮的液体,看起来很像烫伤的水疱,但周围不红不肿。有的会是血疱、脓疱。
2. 它擅于种伪装:正因为不痛不痒,你很容易忽略它,以为它会自己好。但这恰恰是糖尿病损伤了脚部神经(医学上称“神经病变”)的表现——你的“疼痛警报器”失灵了。
3. 它专找“老糖友”:这种水疱特别喜欢盯上糖尿病多年、血糖一直控制得不太好的叔叔伯伯们。
打个比方:健康皮肤像一面结实的墙,连接皮肤表皮层和真皮层的“基底膜”结构就像墙体腻子,能把两层牢牢粘在一起。而长期高血糖,会不断侵蚀皮肤这面墙,当这层“腻子”因为长期高血糖而“变质”时,皮肤的附着力就大大减弱了。此时,很轻微的外力(比如睡觉时脚趾蹭到床单)就可能让“墙皮”鼓包脱落,形成水疱。

(图片为墙皮鼓包、脱落,来自网络)
二、这些水疱,怎么就有截肢风险?
很多老糖友心想:“一个水疱而已,有这么夸张吗?” 其实,糖尿病性大疱病的危险不在于水疱本身,而在于它的背后有一系列反应:
第一步:感觉失灵,发现不了
因为脚部神经麻木,水疱破了您可能都不知道。这就好比家里进了贼,但报警器坏了。
第二步:补给中断,伤口难长
糖尿病常导致下肢的血管变窄,血流不畅。而伤口愈合需要营养和氧气,全靠血液输送。现在“补给线”断了,一个小伤口想要愈合都充满巨大挑战。
第三步:细菌滋生,感染扩散
细菌在高血糖环境会“如鱼得水”。水疱破溃就像为细菌敞开了大门,它们会大量繁殖,导致感染。感染若得不到控制,就会从皮肤深入到肌肉,甚至骨组织。有研究数据显示,因这种水疱住院的患者里,10个中超过8个在到医院时伤口已经感染了,其中一部分人情况严重,甚至需要截掉脚趾来阻止感染蔓延。这个过程就像推倒多米诺骨牌,而糖尿病性大疱病,就是第一块倒下的牌。

简单来说,这个过程就是:血糖失控→出现无痛水疱→水疱破溃→神经病变让患者无法感知→血管病变让伤口无法愈合→免疫力低下导致细菌感染→感染难愈发展为糖尿病足→最终截肢保命
三、该怎么办?请记住这“三要三不要”
如果您在脚上留意到此类自发性的水疱迹象,为了帮助您有效管理风险、防止情况恶化,我们强烈建议您遵循以下“三不要三要”原则:
【三不要】
不要自己做“医生”
千万不要自己用针、剪刀等任何未经消毒的工具去挑破水疱,或撕掉水疱的皮。这层皮是天然的“无菌创可贴”,能有效防止细菌入侵。
不要用热水“考验”双脚
洗脚时水温不宜过高(建议低于37℃,以手背试温不烫为宜)。因为神经病变会让脚对温度不敏感,极易在不被察觉的情况下造成烫伤。
不穿“不舒服”的鞋袜
不穿过紧、过硬、不透气的鞋,以及有破洞、有紧绷线的袜子。足部任何轻微的摩擦和压迫,都可能在不经意间生出新伤口。
【三要】
要立刻找“专家”
一旦发现不明水疱、破损,正确的做法是保护好创面,立即去医院的内分泌科或糖尿病足专科就诊。让医生进行专业的诊断,并对水疱无菌处理,这是阻断病情恶化的最关键一步。
要每天当“侦探”
每天在光线充足的地方,花几分钟仔细检查双脚的每一个角落,包括脚底、脚趾缝和足跟。可以借助镜子或请家人帮忙,不放过任何水疱、破皮、肿胀或颜色变化的蛛丝马迹。
要做身体“管家”
在医生指导下,严格且稳定地控制血糖,这是预防所有并发症的源头。同时,积极管理血压和血脂,并每年至少接受一次专业的足部检查,让医生评估您的神经和血管状况,防患于未然。
总结一下:
这种“糖尿病性大疱病”本身不一定致命,但它是一个强烈的警告,说明您的糖尿病已经对身体造成了较重的伤害。
请记住:对于糖尿病人的脚,任何一个小问题都不是小事。不痛不痒的伤口,也非常危险。早发现、早找专业医生,是避免“不起眼”小水疱酿成大悲剧的有效办法。
来源: 大学生快乐科普驿站


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 大学生快乐科普驿站
大学生快乐科普驿站 