想象一下人体的免疫系统(特别是T细胞)是一辆汽车。为了防止这辆车横冲直撞(攻击自身正常细胞),它自带了一套“刹车”系统,即免疫检查点。
癌细胞非常狡猾,它们能主动踩下这些“刹车”,从而抑制T细胞的攻击,实现免疫逃逸。
免疫检查点抑制剂就是一种抗体药物,它的作用就像是松开这个“刹车”,从而重新激活T细胞,让它们能够识别并攻击癌细胞。
主要作用机制和目标
目前最成熟和常见的免疫检查点主要有两个:
1. PD-1/PD-L1 通路
①PD-1:存在于T细胞表面的一个蛋白(刹车踏板)。
②PD-L1:是PD-1的配体,像是一把“钥匙”,正常存在于一些健康细胞表面,告诉免疫系统“别攻击,是自己人”。
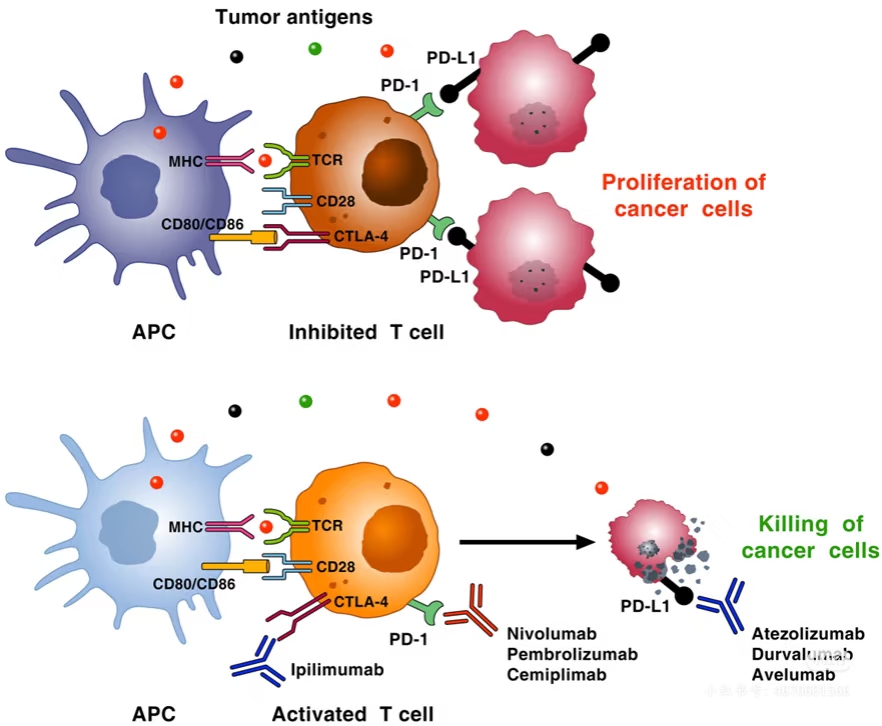
癌细胞的伎俩:很多癌细胞会高表达PD-L1(自己配很多钥匙),当它与T细胞上的PD-1结合时,就踩下了刹车,T细胞被“麻痹”。
抑制剂的作用:
①PD-1抑制剂(如帕博利珠单抗“K药”、纳武利尤单抗“O药”):堵住T细胞上的“刹车踏板”(PD-1),让癌细胞的“钥匙”(PD-L1)插不进去。
②PD-L1抑制剂(如阿替利珠单抗、度伐利尤单抗):直接靶向癌细胞表面的“钥匙”(PD-L1),把它盖住,让它无法去踩刹车。
2. CTLA-4 通路
CTLA-4:是另一个存在于T细胞上的“刹车”,作用更早,主要在T细胞被激活的初始阶段(在淋巴结内)。
抑制剂的作用:
CTLA-4抑制剂(如伊匹木单抗“Y药”):堵住这个早期的刹车,相当于扩大了启动免疫反应的T细胞池,让更多种类的T细胞能够被激活并投入到战斗中。
简单比喻:
CTLA-4抑制剂像是在“军事动员”阶段起作用,让更多新兵(T细胞)应征入伍。
PD-1/PD-L1抑制剂则像是在“战场”(肿瘤微环境)上起作用,解除前线士兵(T细胞)的麻痹状态。

临床应用
★治疗的癌症类型:最初用于黑色素瘤,如今已广泛应用于非小细胞肺癌、肝癌、肾癌、膀胱癌、头颈癌、霍奇金淋巴瘤、胃癌、食管癌等众多癌种。
★ 使用方式:静脉输注,通常每2-6周一次。
★ 疗效特点:
① “拖尾效应”:一旦起效,疗效可能非常持久,甚至让部分晚期患者实现长期生存(“临床治愈”)。
②并非对所有人都有效:目前需要寻找生物标志物(如PD-L1表达水平、肿瘤突变负荷TMB、MSI-H/dMMR)来预测哪些患者更可能获益。
最重要的方面:副作用(免疫相关不良事件, irAEs)
由于松开的是免疫系统的“总刹车”,被激活的T细胞可能不仅攻击癌细胞,也会攻击人体正常组织,导致一系列炎症反应,称为免疫相关不良事件。
★特点:可以累及任何器官,通常具有延迟性(治疗开始后数周至数月才出现)。
☆常见副作用:
①皮肤:皮疹、瘙痒(最常见)。
②胃肠道:结肠炎(腹泻、便血、腹痛)、肝炎。
③内分泌系统:甲状腺功能减退或亢进、垂体炎、肾上腺功能不全。
④肺部:肺炎(咳嗽、胸闷、呼吸困难)—— 需高度警惕。
⑤其他:肌肉关节疼痛、肾炎、神经系统症状等。
☆管理:
①关键在于早期识别和及时处理。
②根据副作用的严重程度(分级),采用暂停用药、使用糖皮质激素(如泼尼松) 或其他免疫抑制剂(如英夫利西单抗)来控制炎症。
③大多数irAEs在及时干预后是可逆的。
总结与展望
优势:
· 有可能为晚期癌症患者带来长期生存甚至治愈的希望。
· 作用机制不同于化疗和靶向治疗,毒副作用类型不同。
· 广谱抗肿瘤潜力(基于生物标志物而非肿瘤来源)。
挑战:
· 响应率仍需提高(单药有效率通常在20%-40%)。
· 免疫相关副作用需要严密监控和管理。
· 治疗费用高昂。
未来方向:
· 联合治疗:如免疫抑制剂联合化疗、放疗、靶向治疗或两种免疫抑制剂(如CTLA-4抑制剂+PD-1抑制剂)联用,以提高疗效。
· 开发新的免疫检查点靶点(如LAG-3, TIGIT等)。
· 寻找更好的生物标志物,实现更精准的个性化治疗。
总而言之,免疫检查点抑制剂革命性地改变了癌症治疗的格局,将晚期癌症的治疗从“直接攻击肿瘤”转向了“激活患者自身免疫系统”,为无数患者带来了新的生机。
来源: 《免疫疗法:癌症治疗的革命》


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 谢耳朵
谢耳朵 