这是 达医晓护 的第 4826 篇文章

先天性气管狭窄(congenital tracheal stenosis,CTS)是一种非常罕见的先天性梗阻性气管疾病,在活产婴儿中发病率仅为1/64 500,常表现为反复的肺部感染和呼吸困难,甚至呼吸衰竭,临床上容易被误诊或漏诊。除了一些轻度狭窄的病例外,先天性气管狭窄的患儿通常都有生命危险,如未得到及时的诊断和治疗,病死率高达50%~80%。这里,我们就来带大家了解一下“气管瘦子”——先天性气管狭窄。
一、先天性气管狭窄是怎么回事儿呢?
先天性气管狭窄是指气管在胚胎发育过程中,由于完全性气管环及气管黏膜缺失导致的管腔狭窄。正常的气管是由“C”形缺口向后的透明软骨环和环间韧带构成的,“C”形软骨环后壁的缺口是由膜壁封闭,该膜壁由弹性纤维以及平滑肌构成的气管肌构成。简单来说,先天性气管狭窄是因为解剖结构存在异常:完全性气管软骨环,即狭窄部位“O”形环的出现代替了正常的“C”形气管软骨环,气管后壁膜性结构消失使得狭窄段气管顺应性显著下降。同时气管黏膜下层腺体和结缔组织增生,导致管腔进一步狭窄。先天性气管狭窄极少单独存在,仅占10%~25%,常合并其他先天性畸形,最常见的是心血管畸形,国外报道其发生率多达50%,心血管畸形包括完全性血管环、不完全性血管环及先天性心脏畸形,这些畸形可能加重或掩盖相关临床表现,使先天性气管狭窄的诊断被延迟。
先天性气管狭窄有不同的分型,根据气管狭窄的长度,可分为短段狭窄(狭窄段<30%总气管长度或<6个气管环)和长短狭窄(狭窄段≥30%总气管长度或≥6个气管环)。根据气管解剖结构,主要包括弥漫型狭窄(整个气管广泛发育不全)、漏斗型狭窄(气管上端粗,向下逐渐变细,直至隆凸或隆凸上方,如漏斗样)和局限性狭窄(气管的一小段狭窄,最多累计3个气管软骨环)。根据支气管形态学异常,可分为Ⅰ型,正常支气管分叉型;Ⅱ型,含右上支气管分叉;Ⅲ型,隆突处三叉分支型;Ⅳ型,单侧支气管树型即单肺型。
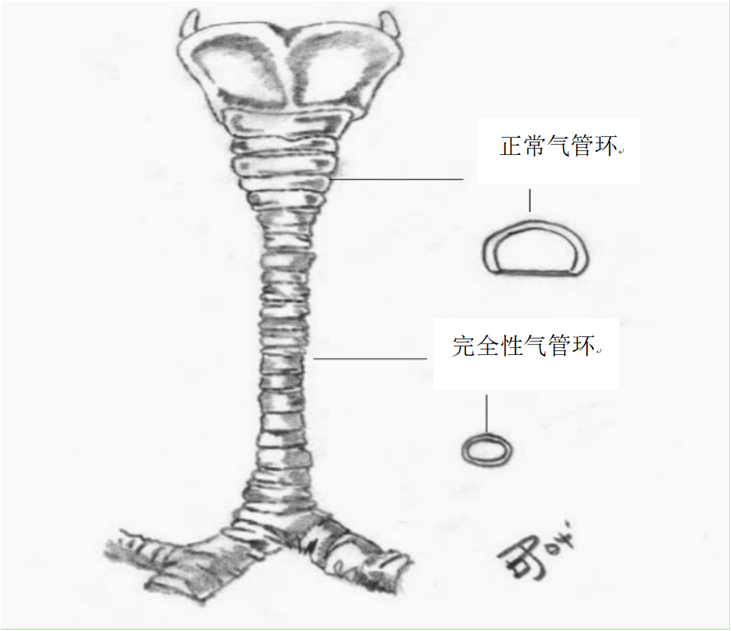
本图摘自文献《Congenital Tracheal Stenosis》
二、如何早发现先天性气管狭窄?
先天性气管狭窄患儿的临床症状不一,通常取决于管腔狭窄的长度、位置和严重程度,以及是否合并其他畸形。通常狭窄越严重,其症状出现越早。在照顾孩子的过程中,有些家长会发现孩子出生后反复出现喘鸣、气促、感染、呼吸困难、三凹征,甚至呼吸衰竭等,首先会带孩子去呼吸内科或耳鼻喉科门诊就诊,医生很有可能会诊断为“支气管炎”、“上呼吸道感染”、“哮喘”、“喉软化或喉软骨发育不良”等,其实,导致这些症状的真正原因可能不是人们常能想到的一些疾病,而是先天性气管狭窄,临床上容易造成延误诊断,严重影响患儿生活质量。临床上气管狭窄严重的患儿在出生后数天就会出现呼吸窘迫,可伴喘鸣、发绀及犬吠样声嘶,多数需要生命支持。而轻度狭窄的临床症状并不典型,多见于年长儿,平息状态下可无明显的症状,在哭吵时或运动后出现喘息、喉鸣等,活动耐力下降。此外,随着患儿年龄的增长、活动量增加、氧供需求增加,临床症状会逐渐加重。因此需警惕这些症状,对怀疑先天性气管狭窄的患儿,可以通过门急诊CT平扫(三维重建),这是目前排除先天性气管狭窄诊断首选的方法,同时支气管镜检查能明确气管狭窄部位、分型、程度及长度,被认为是先天性气管狭窄诊断的金标准。
三、先天性气管狭窄该怎么办呢?
个体化治疗:对于狭窄程度较轻无临床表现的患儿应常规医学复诊追踪,尚无明确的治疗方案,应个体化治疗。患儿平日应加强体质、积极预防及对症治疗,包括肺部理疗、湿化氧气吸入、抗感染治疗及补充维生素D等。
手术治疗:由于药物与保守治疗对有症状的先天性气管狭窄患儿作用甚微,较为局限,所以手术治疗为当下采用最多的手段。多年的临床经验表明,先天性气管狭窄通过外科手术纠治具有安全可靠的疗效,可以明显改善生存质量。手术技术包括:滑动气管成形术(Slide气管成形术)、节段性切除术、补片成形术、楔形切除术、气管自体移植术和组织工程化气管等。其中Slide气管成形术是目前治疗先天性气管狭窄的主流技术,是长段及弥漫型气管狭窄的首选方法。术前同时需要多学科会诊,包括接诊、影像学、支气管镜、麻醉学、营养学、重症监护、床旁护理以及手术团队等,共同确定患儿的治疗与术后护理方案。术后需注重体位护理及气道管理,加强有创、无创通气护理。
四、先天性气管狭窄为什么要随访呢?
随着影像和外科技术的不断发展与成熟,对于先天性气管狭窄的疗效评价已经不再仅停留于手术的成功率,而是患儿远期的生活质量情况,先天性气管狭窄不是患儿健康充实生活的障碍。对于先天性气管狭窄的患儿,不论选择何种治疗方案,都应遵医嘱规律随访,从而关注患儿整体生活质量,包括呼吸功能、吞咽功能、语言功能、心理和社会功能等方面的问题,以及重建气管的生长情况,进而改善临床决策,为患儿制定个性化的康复方案,更好的回归家庭和学校,使患儿最大化受益。涉及的检查可能包括:X线胸片、心电图、肺功能、喉部超声、超声心动、CT重建、支气管镜及心肺功能运动试验(CPET)等。具体随访内容需根据患儿的实际情况,并结合各单位自身的经验来综合评判、选择。
作者:上海交通大学医学院附属上海儿童医学中心
石松松 蔡娟 沈碧玉
来源: 达医晓护


 科普中国公众号
科普中国公众号
 科普中国微博
科普中国微博

 帮助
帮助
 达医晓护
达医晓护 

